Un paro cardíaco súbito puede presentarse en cualquier momento y en cualquier lugar, poniendo en jaque la vida de la persona afectada. En esos instantes, la rapidez en la intervención es esencial: cada minuto que pasa sin restablecer el pulso reduce las probabilidades de supervivencia casi un 10 %. Los desfibriladores automáticos (DEA) han revolucionado la atención de emergencias cardíacas fuera del hospital. Su facilidad de uso y su capacidad para administrar descargas eléctricas con precisión los convierten en la mejor opción para salvar vidas en entornos públicos y privados.
Principio de funcionamiento del desfibrilador automático
 Los desfibriladores automáticos operan en tres pasos básicos:
Los desfibriladores automáticos operan en tres pasos básicos:
-
Análisis del ritmo cardíaco
Al colocar los parches o electrodos adhesivos sobre el pecho desnudo de la víctima, el dispositivo analiza la actividad eléctrica del corazón. Un microprocesador interno distingue si el ritmo es adecuado o si existe fibrilación ventricular o taquicardia ventricular sin pulso, las arritmias más letales. -
Detección y autorización
Una vez identificado un ritmo desfibrilable, el DEA informa al usuario mediante instrucciones de voz o señales luminosas. En los modelos semiautomáticos, se solicita que presione un botón para liberar la descarga. En los totalmente automáticos, el equipo la administra sin intervención adicional. -
Descarga eléctrica
La descarga controlada—que puede oscilar entre 150 y 360 julios según el modelo—“resetea” las células cardíacas, permitiendo que el marcapasos natural del corazón recupere el control y restablezca un latido normal.
Gracias a su sistema de guía paso a paso, los desfibriladores automáticos guían incluso a personas sin experiencia médica, reduciendo el margen de error y acelerando la toma de decisión.
Ventajas de los DEA en comparación con desfibriladores manuales
- Intuitividad de uso: Los modelos automáticos no requieren pericia en cardiología. Botones claros, voz y pictogramas aseguran una aplicación correcta.
- Análisis rápido y preciso: La tecnología de autodetección distingue ritmos desfibrilables en segundos, acelerando la intervención.
- Menor estrés operativo: Al delegar al DEA el análisis y la dosificación, el usuario se concentra únicamente en colocar electrodos y seguir las indicaciones, crucial cuando el pánico acecha.
- Menos margen de error: Evitan descargas innecesarias o aplicadas en ritmos no correctos, gracias a su algoritmo de detección.
Componentes clave de un desfibrilador automático
Para entender por qué los desfibriladores automáticos son tan eficaces, conviene conocer sus principales elementos:
- Electrodos adhesivos: Discos conectados al dispositivo que captan la señal eléctrica del corazón y transmiten la descarga.
- Unidad de control: Miniordenador con programas de diagnóstico que analiza la señal y decide si es necesaria la terapia eléctrica.
- Módulo de descarga: Condensa y libera la energía en julios adecuados tras recibir la orden del usuario o automáticamente.
- Fuente de energía: Baterías diseñadas para mantener el DEA operativo hasta dos años sin uso y con autoverificaciones periódicas.
- Sistema de voz y pantalla: En los dispositivos avanzados, indican el siguiente paso, mejorando la interacción durante la emergencia.
Aplicaciones en entornos críticos y espacios públicos
Los desfibriladores automáticos se han convertido en un estándar de seguridad en sectores donde la presencia de personal médico no siempre es inmediata:
- Instalaciones deportivas y gimnasios: Atletas y usuarios someten al corazón a grandes esfuerzos; un DEA puede revertir un paro en segundos.
- Transporte masivo: Aeropuertos, estaciones de tren y autobús cuentan con alto flujo de viajeros; disponer de estos dispositivos allí salva vidas.
- Centros comerciales y oficinas: Lugares de alta concurrencia donde una intervención inmediata marca la diferencia.
- Escuelas y universidades: La formación de docentes y alumnos para usar un desfibrilador automático fortalece la resiliencia comunitaria.
En todos estos escenarios, la cercanía del dispositivo y la capacitación básica de personas clave reducen el tiempo de respuesta, factor determinante para la recuperación del paciente.
Eficacia demostrada en estudios y estadísticas
Diversas investigaciones respaldan la superioridad de los desfibriladores automáticos en situaciones de paro extrahospitalario:
- Supervivencia aumentada: Instituciones han reportado hasta un 70 % de recuperación cuando el DEA se utiliza en los primeros minutos.
- Menor daño neurológico: La intervención temprana minimiza la hipoxia cerebral, reduciendo secuelas a largo plazo.
- Mayor confianza ciudadana: Las comunidades entrenadas y con acceso a estos equipos tienden a presentar tasas de respuesta más elevadas y coordinadas.
Programas de entrenamiento y cultura de seguridad
Aunque los desfibriladores automáticos guían al usuario, combinar su uso con conocimientos de reanimación cardiopulmonar (RCP) multiplica las posibilidades de éxito. Por ello, muchas organizaciones:
- Ofrecen cursos rápidos: Sesiones de 2–4 horas que cubren RCP y manejo del DEA en simulaciones prácticas.
- Implementan simulacros regulares: Refuerzan la memoria muscular y reducen el estrés en emergencias reales.
- Establecen protocolos internos: Rutas de acceso rápido al equipo, comunicación con servicios médicos y roles definidos para cada miembro del personal.
Fomentar una cultura donde empleados y usuarios sepan actuar con rapidez y seguridad refuerza la efectividad de los desfibriladores automáticos.
Mantenimiento y buenas prácticas
Para garantizar que los desfibriladores automáticos estén siempre listos, se recomienda:
- Revisión periódica: Al menos una vez al mes, verificar indicadores de estado y mensajes de autodiagnóstico.
- Sustitución de consumibles: Cambiar electrodos cada dos años y baterías según indicaciones del fabricante.
- Ubicación estratégica: Colocar el DEA en zonas de fácil acceso y visible, señalizado con pictogramas y letreros reflectantes.
- Registro de eventos: Mantener un historial de uso y autopruebas para auditorías y reportes internos.
Estas buenas prácticas aseguran que, al activarse la emergencia, el dispositivo responda sin contratiempos.
Innovaciones tecnológicas y el futuro de la desfibrilación
El campo de los desfibriladores automáticos avanza con desarrollos que buscan hacerlos aún más accesibles y precisos:
- Conectividad remota: Envío automático de datos a servicios de urgencia y mantenimiento proactivo.
- Modelos ultracompactos: De tamaño reducido para transporte en vehículos de asistencia o drones de emergencia.
- Inteligencia artificial: Algoritmos mejorados que distinguen con mayor fiabilidad variaciones mínimas en el ritmo cardíaco.
- Integración con apps móviles: Mapas de ubicación de DEAs públicos y alertas a voluntarios cercanos cuando se detecta un paro cardíaco.
Estas innovaciones prometen reducir aún más los tiempos de respuesta y ampliar la cobertura de los desfibriladores automáticos en todo tipo de entornos.
Aspectos legales y recomendaciones
Antes de instalar un desfibrilador automático en tu espacio, revisa:
- Normativa local: Algunos países exigen DEA en lugares con gran afluencia de público.
- Certificaciones oficiales: Busca equipos aprobados por entidades regulatorias (CE, FDA u organismo nacional correspondiente).
- Protección al buen samaritano: En muchos territorios, existen leyes que eximen de responsabilidad a quien utiliza un DEA de buena fe.
Cumplir con estos requisitos asegura una implementación sin obstáculos legales y refuerza la confianza de todos los involucrados.
El uso de desfibriladores automáticos representa una herramienta poderosa para enfrentar emergencias cardíacas fuera del ámbito hospitalario. Su diseño intuitivo, combinado con la velocidad de respuesta y la eficacia en la administración de descargas eléctricas, los sitúa como componentes esenciales en cualquier plan de seguridad. Incorporar estos dispositivos y fomentar su entrenamiento multiplica las oportunidades de salvar vidas y proteger la salud de las personas en momentos críticos.
 El EGO, además de ser accesible y rápido, es una herramienta eficaz para detectar alteraciones metabólicas en etapas tempranas. Realizarse un
El EGO, además de ser accesible y rápido, es una herramienta eficaz para detectar alteraciones metabólicas en etapas tempranas. Realizarse un 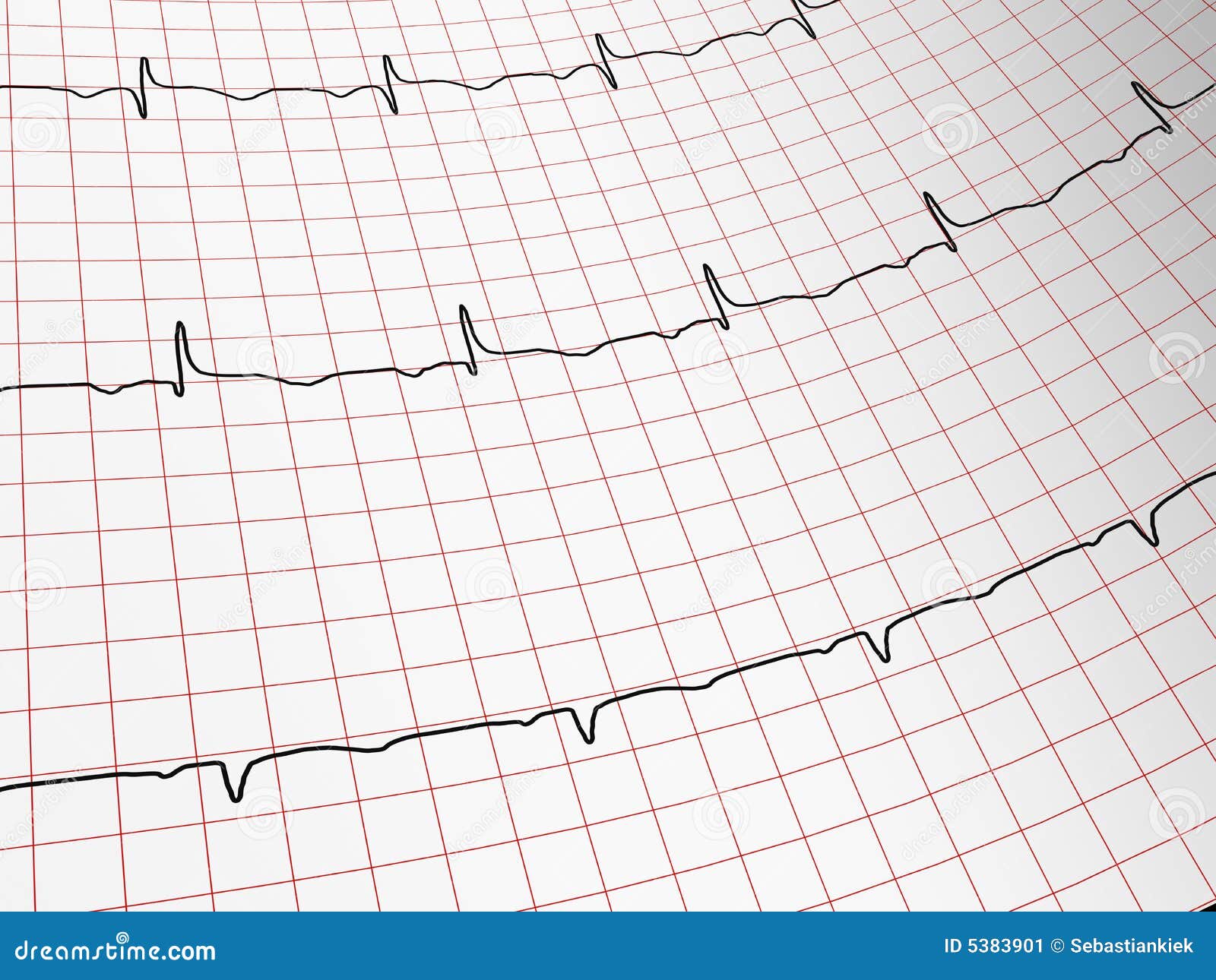 El electrocardiograma es una herramienta diagnóstica fundamental en la evaluación del sistema cardiovascular. A través de este estudio, es posible registrar la actividad eléctrica del corazón de manera no invasiva, permitiendo al personal médico identificar alteraciones en el ritmo, la conducción y la estructura del órgano. Su uso está ampliamente extendido tanto en el ámbito hospitalario como en clínicas de primer contacto, siendo uno de los exámenes más solicitados ante síntomas como dolor torácico, palpitaciones o pérdida del conocimiento.
El electrocardiograma es una herramienta diagnóstica fundamental en la evaluación del sistema cardiovascular. A través de este estudio, es posible registrar la actividad eléctrica del corazón de manera no invasiva, permitiendo al personal médico identificar alteraciones en el ritmo, la conducción y la estructura del órgano. Su uso está ampliamente extendido tanto en el ámbito hospitalario como en clínicas de primer contacto, siendo uno de los exámenes más solicitados ante síntomas como dolor torácico, palpitaciones o pérdida del conocimiento.
 En condiciones normales, un
En condiciones normales, un  El cuidado de la salud ginecológica requiere evaluaciones periódicas que permiten detectar de manera oportuna diversas enfermedades del aparato reproductor femenino. Dos de los procedimientos más utilizados para este fin son el Papanicolaou y la colposcopía. Aunque ambos están enfocados en la prevención y el diagnóstico temprano de lesiones en el cuello uterino, se trata de estudios diferentes, tanto en técnica como en propósito clínico.
El cuidado de la salud ginecológica requiere evaluaciones periódicas que permiten detectar de manera oportuna diversas enfermedades del aparato reproductor femenino. Dos de los procedimientos más utilizados para este fin son el Papanicolaou y la colposcopía. Aunque ambos están enfocados en la prevención y el diagnóstico temprano de lesiones en el cuello uterino, se trata de estudios diferentes, tanto en técnica como en propósito clínico.

 Uno de los hallazgos más frecuentes en un electrocardiograma anormal es la presencia de arritmias. Estas pueden incluir taquicardias (ritmos acelerados), bradicardias (ritmos lentos) o ritmos irregulares como la fibrilación auricular. Las arritmias pueden ser benignas o representar un riesgo importante, especialmente si se acompañan de síntomas como síncope, mareo o palpitaciones persistentes.
Uno de los hallazgos más frecuentes en un electrocardiograma anormal es la presencia de arritmias. Estas pueden incluir taquicardias (ritmos acelerados), bradicardias (ritmos lentos) o ritmos irregulares como la fibrilación auricular. Las arritmias pueden ser benignas o representar un riesgo importante, especialmente si se acompañan de síntomas como síncope, mareo o palpitaciones persistentes.