La tomografía es una técnica de imagen médica ampliamente utilizada en el diagnóstico de enfermedades, lesiones y trastornos estructurales del cuerpo humano. A través de cortes transversales o tridimensionales, permite visualizar órganos, tejidos y estructuras con una precisión superior a otros métodos convencionales como la radiografía. Sin embargo, no todas las tomografías son iguales. Existen diferentes tipos, cada uno con características específicas y aplicaciones clínicas particulares.
Conocer los distintos tipos de tomografía y sus diferencias es fundamental para comprender su función en el diagnóstico médico. A continuación se describen las principales modalidades, su mecanismo de acción y las situaciones clínicas en las que se emplean con mayor frecuencia.
Tomografía computarizada: definición y funcionamiento
La tomografía computarizada, también conocida como TAC o CT (por sus siglas en inglés: computed tomography), es el tipo más común. Utiliza rayos X para obtener múltiples imágenes desde diferentes ángulos, que son procesadas por un sistema computacional para crear cortes transversales del cuerpo. Estas imágenes pueden combinarse para formar reconstrucciones tridimensionales.
Este tipo de tomografía es especialmente útil en situaciones de urgencia, ya que se realiza con rapidez y permite detectar hemorragias, fracturas, tumores, infecciones o lesiones internas. Se utiliza en neurología, cardiología, neumología, oncología, gastroenterología y traumatología.
Una de las principales ventajas de la tomografía computarizada es su capacidad para diferenciar estructuras con densidades similares, como tejidos blandos, vasos sanguíneos y huesos. Puede realizarse con o sin medio de contraste, dependiendo del objetivo clínico.
Tomografía por emisión de positrones (PET)
La tomografía por emisión de positrones, o PET, es un estudio que combina imagenología con técnicas de medicina nuclear. A diferencia de la tomografía computarizada, la PET no evalúa la anatomía estructural, sino la actividad metabólica de los tejidos. Se basa en la administración de sustancias radioactivas (trazadores) que se acumulan en áreas con alto consumo energético, como tumores o zonas inflamadas.
La PET es fundamental en oncología para detectar neoplasias malignas, determinar su extensión (estadificación), evaluar la respuesta a tratamientos y detectar recurrencias. También se utiliza en neurología para investigar enfermedades neurodegenerativas como el Alzheimer y en cardiología para identificar zonas de isquemia miocárdica.
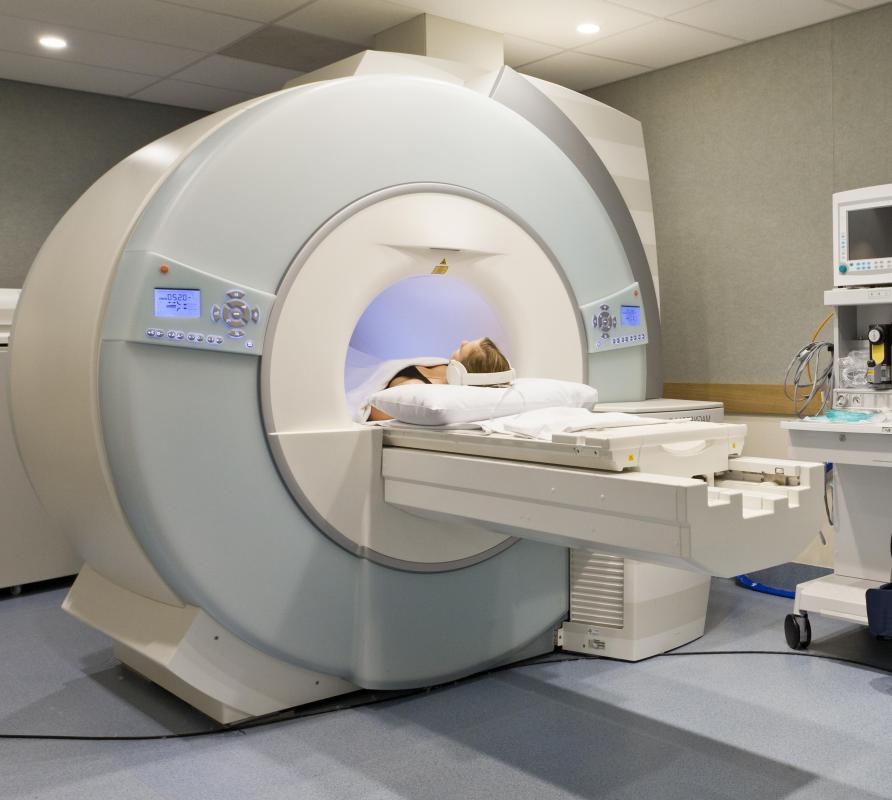 Debido a que ofrece información funcional, se considera complementaria a otras técnicas anatómicas. En muchos centros se realiza como una fusión de imágenes, conocida como PET-CT, que integra la tomografía computarizada con los hallazgos metabólicos del PET.
Debido a que ofrece información funcional, se considera complementaria a otras técnicas anatómicas. En muchos centros se realiza como una fusión de imágenes, conocida como PET-CT, que integra la tomografía computarizada con los hallazgos metabólicos del PET.
Tomografía por emisión de fotón único (SPECT)
El SPECT (siglas en inglés de single-photon emission computed tomography) es otro tipo de tomografía basada en medicina nuclear. Al igual que la PET, utiliza radiofármacos, pero en este caso se emiten fotones gamma que son captados por una cámara especial para generar imágenes tridimensionales.
El SPECT es especialmente útil en cardiología para evaluar la perfusión miocárdica, es decir, cómo llega la sangre al músculo del corazón. También se aplica en neurología para detectar trastornos de la circulación cerebral y en estudios óseos para identificar metástasis o infecciones.
En comparación con la PET, el SPECT es más accesible y tiene un costo menor, aunque su resolución espacial y temporal es inferior. Se considera un estudio funcional que aporta información complementaria al diagnóstico clínico.
Tomografía de coherencia óptica (OCT)
La tomografía de coherencia óptica es una técnica de imagen no invasiva que utiliza luz infrarroja para obtener cortes transversales de tejidos, especialmente del ojo. Es ampliamente utilizada en oftalmología para evaluar la retina, el nervio óptico y otras estructuras del globo ocular.
Este tipo de tomografía permite detectar alteraciones en capas microscópicas de la retina, lo cual es fundamental en enfermedades como la degeneración macular relacionada con la edad, el glaucoma y la retinopatía diabética.
La OCT se caracteriza por su alta resolución, lo que permite observar detalles finos de estructuras oculares que no pueden visualizarse con otros métodos de imagen. Además, no requiere el uso de radiación ionizante, lo que la convierte en una opción segura para pacientes de todas las edades.
Tomografía dental o maxilofacial
La tomografía dental, también llamada tomografía volumétrica de haz cónico (CBCT, por sus siglas en inglés), es una modalidad específica para el estudio de las estructuras dentales, los maxilares y la articulación temporomandibular. Utiliza un haz de rayos X en forma de cono que permite obtener imágenes en 3D con una dosis de radiación relativamente baja.
Esta técnica es esencial en odontología para planificar implantes dentales, evaluar lesiones periapicales, identificar fracturas óseas y analizar el desarrollo dentario en ortodoncia. Su alta precisión permite visualizar detalles anatómicos críticos que no se aprecian en radiografías panorámicas convencionales.
Debido a su especificidad, la tomografía dental se ha convertido en una herramienta diagnóstica indispensable en cirugías orales, tratamientos endodónticos complejos y estudios de patología maxilofacial.
Tomografía por impedancia eléctrica
Este tipo de tomografía, aún en fase de desarrollo en muchos países, utiliza corrientes eléctricas de baja intensidad aplicadas sobre la piel para obtener imágenes internas del cuerpo basadas en las propiedades eléctricas de los tejidos.
La tomografía por impedancia eléctrica es una técnica libre de radiación y de bajo costo, que se investiga como herramienta para monitorear la función pulmonar en pacientes críticos, detectar cáncer de mama y evaluar la perfusión tisular.
Aunque su resolución es menor que la de la tomografía computarizada, representa una opción prometedora para aplicaciones clínicas en tiempo real, especialmente en ambientes de cuidados intensivos.
Comparación entre los diferentes tipos de tomografía
Cada tipo de tomografía tiene un principio físico distinto, lo que determina su utilidad clínica y su campo de aplicación. A continuación se resumen algunas diferencias clave:
| Tipo de tomografía |
Fuente de energía |
Información obtenida |
Principales aplicaciones |
| Computarizada (TAC) |
Rayos X |
Anatómica |
Traumatismos, tumores, infecciones |
| PET |
Radiotrazadores |
Funcional/metabólica |
Cáncer, neurología, cardiología |
| SPECT |
Radiotrazadores |
Funcional/perfusión |
Cardiología, neurología, estudios óseos |
| OCT |
Luz infrarroja |
Anatómica microscópica |
Oftalmología |
| Dental (CBCT) |
Rayos X (haz cónico) |
Anatómica tridimensional |
Odontología, cirugía maxilofacial |
| Impedancia eléctrica |
Corrientes eléctricas |
Funcional/eléctrica |
Evaluación pulmonar, monitoreo tisular |
Comprender estas diferencias es esencial para elegir el estudio más adecuado según el objetivo diagnóstico, la condición del paciente y la disponibilidad tecnológica.
 Tanto el ultrasonido obstétrico como el ginecológico son estudios por imagen que utilizan ondas sonoras para visualizar estructuras internas del aparato reproductor femenino. Sin embargo, cada uno tiene objetivos, indicaciones y alcances específicos según el contexto clínico. Comprender sus diferencias es fundamental para elegir el estudio adecuado en función de la etapa de vida o condición médica de la paciente.
Tanto el ultrasonido obstétrico como el ginecológico son estudios por imagen que utilizan ondas sonoras para visualizar estructuras internas del aparato reproductor femenino. Sin embargo, cada uno tiene objetivos, indicaciones y alcances específicos según el contexto clínico. Comprender sus diferencias es fundamental para elegir el estudio adecuado en función de la etapa de vida o condición médica de la paciente.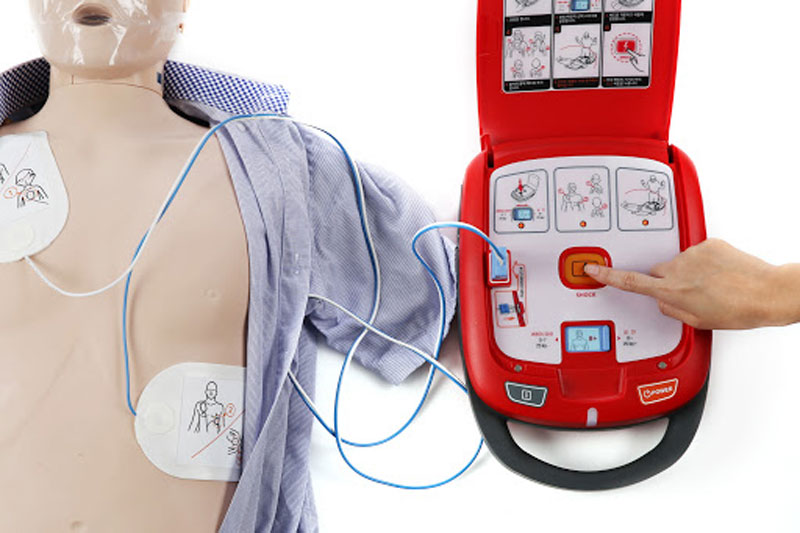 El estrés, el sedentarismo, las largas jornadas frente a una pantalla o incluso condiciones médicas no diagnosticadas pueden aumentar el riesgo de sufrir un paro cardíaco en el entorno laboral. Aunque muchas personas asocian este tipo de eventos con adultos mayores, lo cierto es que pueden presentarse a cualquier edad, y en personas aparentemente sanas.
El estrés, el sedentarismo, las largas jornadas frente a una pantalla o incluso condiciones médicas no diagnosticadas pueden aumentar el riesgo de sufrir un paro cardíaco en el entorno laboral. Aunque muchas personas asocian este tipo de eventos con adultos mayores, lo cierto es que pueden presentarse a cualquier edad, y en personas aparentemente sanas.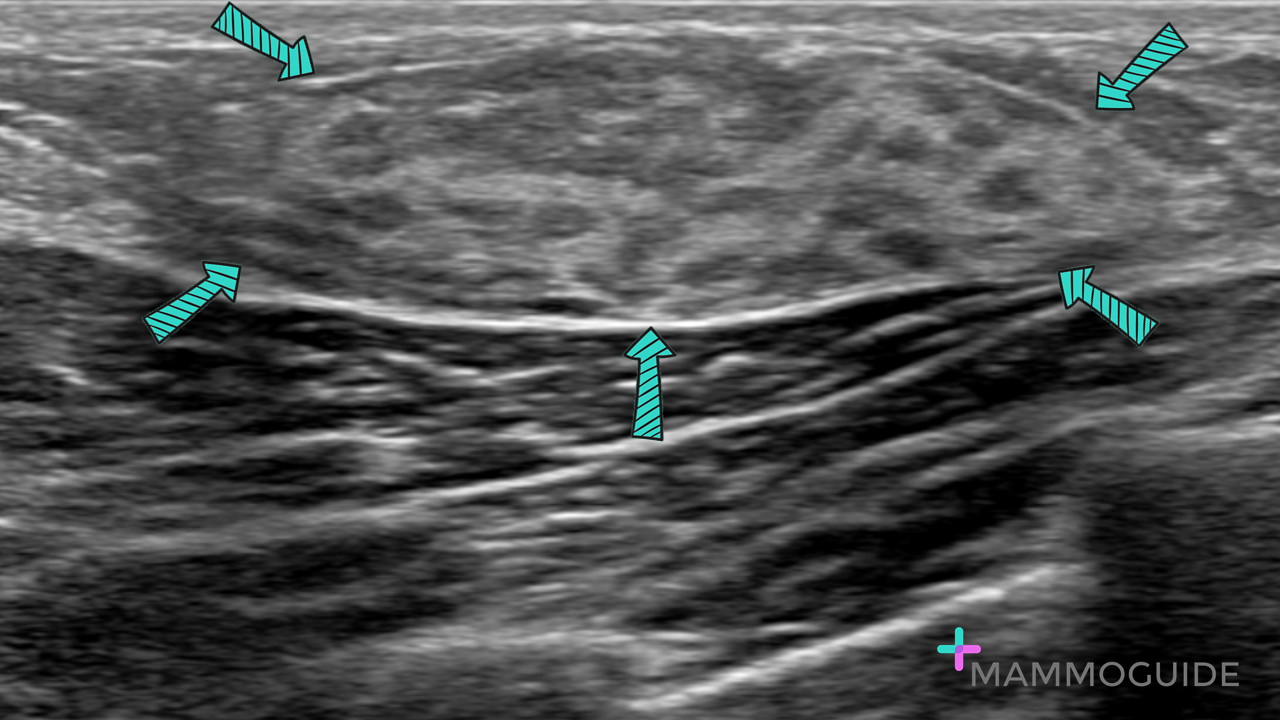 El ultrasonido mamario es un estudio diagnóstico ampliamente utilizado para evaluar el tejido mamario y detectar lesiones benignas y malignas. Este método presenta diversas ventajas respecto a otros estudios por imagen, lo que lo convierte en una herramienta indispensable en el cuidado de la salud mamaria.
El ultrasonido mamario es un estudio diagnóstico ampliamente utilizado para evaluar el tejido mamario y detectar lesiones benignas y malignas. Este método presenta diversas ventajas respecto a otros estudios por imagen, lo que lo convierte en una herramienta indispensable en el cuidado de la salud mamaria. Ante una situación de paro cardíaco, cada segundo cuenta. Por eso, contar con un desfibrilador externo automático puede hacer la diferencia entre la vida y la muerte. En la actualidad, existen dos tipos principales de DEA desfibrilador: el automático y el semiautomático. Ambos están diseñados para ser utilizados por personas sin conocimientos médicos avanzados, pero presentan diferencias clave en su funcionamiento que deben considerarse antes de decidir cuál instalar en un espacio determinado.
Ante una situación de paro cardíaco, cada segundo cuenta. Por eso, contar con un desfibrilador externo automático puede hacer la diferencia entre la vida y la muerte. En la actualidad, existen dos tipos principales de DEA desfibrilador: el automático y el semiautomático. Ambos están diseñados para ser utilizados por personas sin conocimientos médicos avanzados, pero presentan diferencias clave en su funcionamiento que deben considerarse antes de decidir cuál instalar en un espacio determinado. El ultrasonido mamario es completamente seguro para realizarse durante el embarazo, ya que no utiliza radiación ionizante ni elementos dañinos para el feto. Esta técnica emplea ondas sonoras de alta frecuencia para generar imágenes del tejido mamario sin causar efectos secundarios ni riesgos para la madre o el bebé.
El ultrasonido mamario es completamente seguro para realizarse durante el embarazo, ya que no utiliza radiación ionizante ni elementos dañinos para el feto. Esta técnica emplea ondas sonoras de alta frecuencia para generar imágenes del tejido mamario sin causar efectos secundarios ni riesgos para la madre o el bebé.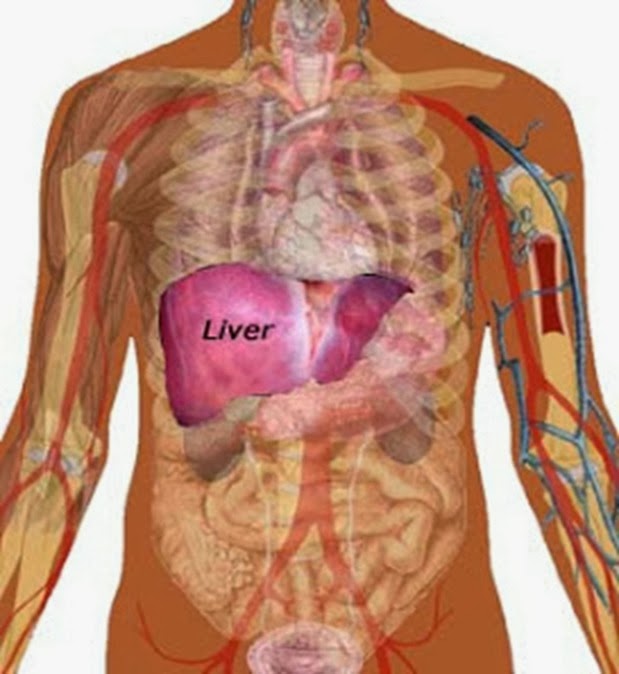 El ultrasonido hepatobiliar es un estudio diagnóstico que permite evaluar con precisión las estructuras del hígado, la vesícula biliar, los conductos biliares y, en ocasiones, partes del páncreas. Gracias a su carácter no invasivo y su capacidad para generar imágenes en tiempo real, este examen se ha consolidado como una herramienta esencial para la detección y seguimiento de múltiples enfermedades hepáticas y biliares.
El ultrasonido hepatobiliar es un estudio diagnóstico que permite evaluar con precisión las estructuras del hígado, la vesícula biliar, los conductos biliares y, en ocasiones, partes del páncreas. Gracias a su carácter no invasivo y su capacidad para generar imágenes en tiempo real, este examen se ha consolidado como una herramienta esencial para la detección y seguimiento de múltiples enfermedades hepáticas y biliares.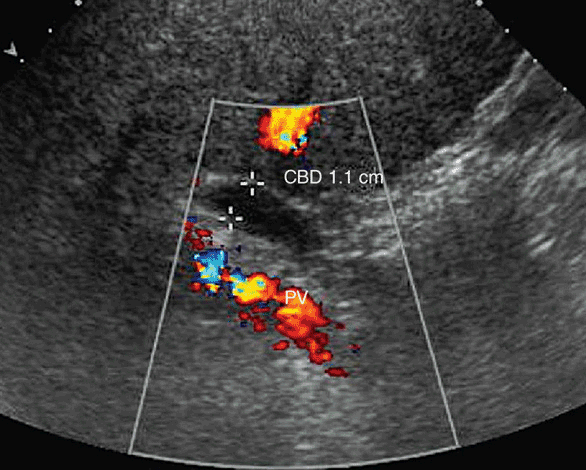

 La tele de tórax se realiza habitualmente en dos proyecciones complementarias: posteroanterior (PA) y lateral. Cada una aporta información única sobre la anatomía y posibles patologías torácicas. Conocer las características de ambas vistas permite al médico interpretar con mayor precisión estructuras pulmonares, mediastinales y óseas.
La tele de tórax se realiza habitualmente en dos proyecciones complementarias: posteroanterior (PA) y lateral. Cada una aporta información única sobre la anatomía y posibles patologías torácicas. Conocer las características de ambas vistas permite al médico interpretar con mayor precisión estructuras pulmonares, mediastinales y óseas. El tamiz neonatal es una prueba preventiva que permite detectar enfermedades congénitas graves en recién nacidos antes de que presenten síntomas. Cuando el resultado del tamiz neonatal es positivo, es decir, se identifica una posible alteración en alguno de los parámetros analizados, se activa un protocolo clínico de seguimiento especializado. Este proceso es esencial para confirmar o descartar el diagnóstico y garantizar una intervención oportuna que minimice riesgos y complicaciones a largo plazo.
El tamiz neonatal es una prueba preventiva que permite detectar enfermedades congénitas graves en recién nacidos antes de que presenten síntomas. Cuando el resultado del tamiz neonatal es positivo, es decir, se identifica una posible alteración en alguno de los parámetros analizados, se activa un protocolo clínico de seguimiento especializado. Este proceso es esencial para confirmar o descartar el diagnóstico y garantizar una intervención oportuna que minimice riesgos y complicaciones a largo plazo.