La prueba de embarazo en sangre es uno de los métodos más precisos para confirmar una gestación en sus etapas iniciales. A diferencia de las pruebas caseras de orina, este tipo de estudio se realiza en un laboratorio clínico y permite detectar concentraciones mínimas de la hormona gonadotropina coriónica humana (hCG), producida por la placenta poco tiempo después de la implantación del embrión en el útero.
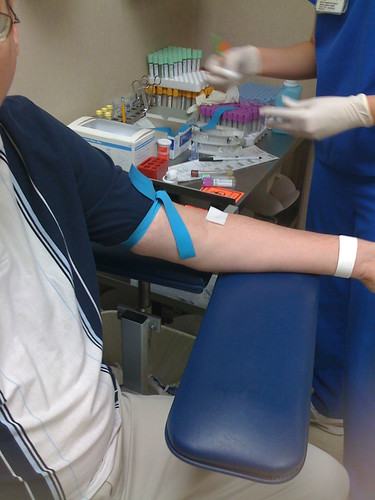 La hCG comienza a secretarse en el cuerpo femenino a partir de los seis a ocho días posteriores a la fecundación, lo que permite su detección temprana en sangre. Esta hormona se convierte en el principal biomarcador para confirmar el embarazo, razón por la cual las pruebas en sangre se consideran altamente confiables, incluso antes de que se presente un retraso menstrual.
La hCG comienza a secretarse en el cuerpo femenino a partir de los seis a ocho días posteriores a la fecundación, lo que permite su detección temprana en sangre. Esta hormona se convierte en el principal biomarcador para confirmar el embarazo, razón por la cual las pruebas en sangre se consideran altamente confiables, incluso antes de que se presente un retraso menstrual.
Tipos de prueba de embarazo en sangre
Existen dos modalidades clínicas de prueba de embarazo en sangre: la cualitativa y la cuantitativa. Ambas analizan la presencia de hCG, pero difieren en el nivel de detalle que proporcionan.
1. Prueba cualitativa de hCG:
Este tipo de prueba indica si la hormona hCG está presente en la sangre. El resultado es binario: positivo o negativo. Se utiliza principalmente para confirmar o descartar un embarazo. Aunque no proporciona cifras específicas de la concentración hormonal, es eficaz y confiable para detectar la gestación en etapas tempranas.
2. Prueba cuantitativa de hCG (beta-hCG):
Este análisis mide la cantidad exacta de hormona hCG en la sangre. Es útil no solo para confirmar el embarazo, sino también para monitorear su evolución. Se emplea comúnmente en embarazos de alto riesgo, embarazos múltiples, o cuando se sospecha de complicaciones como un embarazo ectópico o un aborto espontáneo. También permite hacer una estimación aproximada de la edad gestacional.
¿Cuándo es recomendable realizar la prueba de embarazo en sangre?
Este análisis puede realizarse incluso antes de que se presente un retraso en la menstruación. Sin embargo, los especialistas recomiendan esperar entre 10 y 14 días después de una posible fecundación para obtener resultados más precisos. En mujeres con ciclos menstruales irregulares o antecedentes de infertilidad, esta prueba resulta especialmente útil, ya que puede identificar embarazos en etapas en las que la ecografía aún no es concluyente.
También es recomendada cuando se requiere un diagnóstico preciso, como en el caso de tratamientos de fertilidad, o cuando se presentan síntomas ambiguos como náuseas, sensibilidad en los senos o sangrados leves, que podrían confundirse con otros procesos hormonales.
Precisión y fiabilidad del análisis en sangre
Las pruebas de embarazo realizadas en sangre ofrecen una fiabilidad superior al 99%, siempre que se efectúen en el momento adecuado y bajo condiciones clínicas controladas. Su ventaja principal frente a las pruebas de orina es la sensibilidad para detectar niveles muy bajos de hCG, incluso desde 5 mUI/mL. Por ello, son especialmente indicadas en las primeras semanas de gestación, cuando la concentración hormonal todavía es baja para ser detectada en orina.
Además, las pruebas en sangre evitan errores comunes como la interpretación incorrecta de resultados o interferencias por factores externos, que pueden ocurrir con pruebas caseras. No obstante, es importante considerar que algunos medicamentos o condiciones médicas pueden alterar los valores de hCG, por lo que los resultados deben interpretarse siempre en el contexto clínico individual de cada paciente.
¿Cómo se realiza una prueba de embarazo en sangre?
El procedimiento consiste en una extracción venosa, generalmente en el brazo, y no requiere condiciones especiales como ayuno o preparación previa. La muestra es procesada en un laboratorio clínico y los resultados pueden estar disponibles entre pocas horas y 24 horas, dependiendo del centro de salud.
En el caso de la prueba cuantitativa, los valores obtenidos son evaluados por el médico tratante, quien determinará si corresponden con los niveles esperados según la fecha de la última menstruación o el momento estimado de concepción.
Es fundamental acudir a laboratorios certificados y con personal capacitado, para asegurar la validez de los resultados y evitar falsos positivos o negativos.
Situaciones que pueden alterar los resultados
Aunque infrecuente, existen situaciones clínicas que pueden influir en la interpretación de una prueba de embarazo en sangre. Entre ellas se incluyen:
-
Embarazo ectópico: la implantación del embrión fuera del útero puede generar niveles bajos o anómalos de hCG, que requieren un seguimiento más específico.
-
Aborto espontáneo reciente: la hormona puede seguir presente en sangre por varios días después de una pérdida gestacional.
-
Uso de medicamentos hormonales: tratamientos de fertilidad que incluyen inyecciones de hCG pueden generar resultados falsamente positivos si la prueba se realiza poco tiempo después.
-
Presencia de tumores trofoblásticos o ciertos tipos de cáncer: en raras ocasiones, algunas patologías pueden producir hCG sin que exista un embarazo.
Por estas razones, el diagnóstico clínico siempre debe complementarse con una historia médica detallada, examen físico y estudios complementarios si son necesarios.
Comparación con la prueba de embarazo en orina
A pesar de que la prueba de embarazo en orina es más accesible y puede realizarse en casa, presenta algunas limitaciones frente al análisis sanguíneo. La principal desventaja es que requiere una mayor concentración de hCG (alrededor de 20-25 mUI/mL) para arrojar un resultado positivo, lo que puede retrasar la detección en comparación con la prueba sanguínea.
Otra diferencia importante es la posibilidad de interferencias. Factores como la hora del día, la ingesta de líquidos o el uso de medicamentos pueden afectar la precisión de la prueba de orina, mientras que el análisis en sangre se mantiene estable y confiable bajo parámetros de laboratorio.
Por ello, ante resultados dudosos en una prueba casera, síntomas persistentes o situaciones médicas específicas, los profesionales de la salud recomiendan confirmar el diagnóstico con una prueba de embarazo en sangre.
Utilidad en el seguimiento del embarazo
Más allá de la confirmación inicial, la prueba de embarazo en sangre, especialmente en su versión cuantitativa, puede utilizarse para controlar el desarrollo del embarazo en sus primeras semanas. El ritmo de duplicación de la hCG (aproximadamente cada 48-72 horas en embarazos normales) es un indicador importante de la salud del embrión.
En mujeres con antecedentes de pérdida gestacional, síntomas de aborto inminente o embarazo ectópico, el monitoreo seriado de hCG a través de pruebas sanguíneas es una herramienta clave para tomar decisiones clínicas oportunas.
También puede emplearse para valorar el éxito de procedimientos como la fecundación in vitro o inseminación artificial, permitiendo un seguimiento preciso desde la implantación embrionaria.
 En pacientes con enfermedades neurológicas, oncológicas, musculoesqueléticas o cardiovasculares, la resonancia magnética puede indicarse de forma periódica como parte del seguimiento clínico. En casos de esclerosis múltiple, por ejemplo, se recomienda realizar el estudio cada 6 a 12 meses para evaluar la progresión de las lesiones desmielinizantes. En el contexto oncológico, se utiliza para controlar la respuesta a tratamientos como quimioterapia o radioterapia, y su frecuencia varía según el tipo de tumor, su ubicación y estadio.
En pacientes con enfermedades neurológicas, oncológicas, musculoesqueléticas o cardiovasculares, la resonancia magnética puede indicarse de forma periódica como parte del seguimiento clínico. En casos de esclerosis múltiple, por ejemplo, se recomienda realizar el estudio cada 6 a 12 meses para evaluar la progresión de las lesiones desmielinizantes. En el contexto oncológico, se utiliza para controlar la respuesta a tratamientos como quimioterapia o radioterapia, y su frecuencia varía según el tipo de tumor, su ubicación y estadio.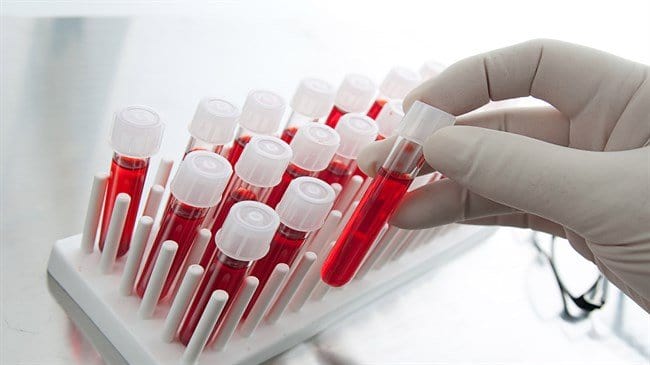

 La detección del Virus de la Inmunodeficiencia Humana es una herramienta fundamental en la prevención, diagnóstico y tratamiento oportuno de la infección. En los últimos años, han surgido nuevas opciones que permiten realizar la prueba de VIH en casa, sin necesidad de acudir a una clínica o laboratorio. Esta alternativa ha facilitado el acceso al diagnóstico, especialmente en poblaciones con barreras para acercarse a servicios de salud. No obstante, es importante conocer cómo funcionan estas pruebas y qué tan confiables son.
La detección del Virus de la Inmunodeficiencia Humana es una herramienta fundamental en la prevención, diagnóstico y tratamiento oportuno de la infección. En los últimos años, han surgido nuevas opciones que permiten realizar la prueba de VIH en casa, sin necesidad de acudir a una clínica o laboratorio. Esta alternativa ha facilitado el acceso al diagnóstico, especialmente en poblaciones con barreras para acercarse a servicios de salud. No obstante, es importante conocer cómo funcionan estas pruebas y qué tan confiables son. La hCG comienza a secretarse en el cuerpo femenino a partir de los seis a ocho días posteriores a la fecundación, lo que permite su detección temprana en sangre. Esta hormona se convierte en el principal biomarcador para confirmar el embarazo, razón por la cual las pruebas en sangre se consideran altamente confiables, incluso antes de que se presente un retraso menstrual.
La hCG comienza a secretarse en el cuerpo femenino a partir de los seis a ocho días posteriores a la fecundación, lo que permite su detección temprana en sangre. Esta hormona se convierte en el principal biomarcador para confirmar el embarazo, razón por la cual las pruebas en sangre se consideran altamente confiables, incluso antes de que se presente un retraso menstrual.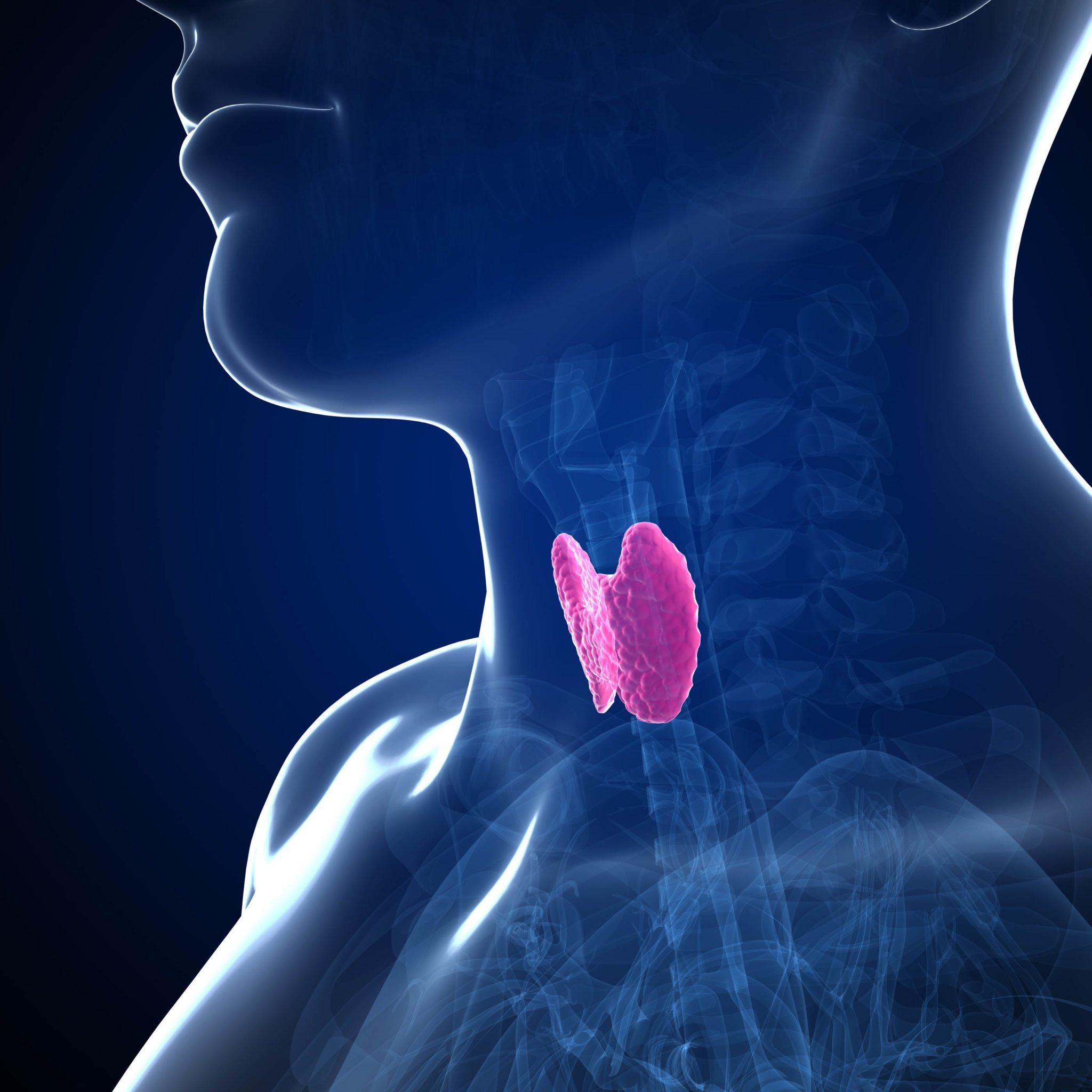 El perfil tiroideo es un estudio de laboratorio que evalúa el funcionamiento de la glándula tiroides mediante la medición de hormonas clave en la sangre. Las principales determinaciones incluyen la TSH (hormona estimulante de la tiroides), la T4 libre (tiroxina libre) y, en algunos casos, la T3 libre (triyodotironina libre). Estas hormonas participan activamente en el metabolismo, el sistema cardiovascular, la regulación de la temperatura corporal, la salud mental y el equilibrio hormonal general. Debido a su impacto sistémico, los resultados del perfil tiroideo pueden modificar significativamente las decisiones terapéuticas en diferentes contextos clínicos.
El perfil tiroideo es un estudio de laboratorio que evalúa el funcionamiento de la glándula tiroides mediante la medición de hormonas clave en la sangre. Las principales determinaciones incluyen la TSH (hormona estimulante de la tiroides), la T4 libre (tiroxina libre) y, en algunos casos, la T3 libre (triyodotironina libre). Estas hormonas participan activamente en el metabolismo, el sistema cardiovascular, la regulación de la temperatura corporal, la salud mental y el equilibrio hormonal general. Debido a su impacto sistémico, los resultados del perfil tiroideo pueden modificar significativamente las decisiones terapéuticas en diferentes contextos clínicos.
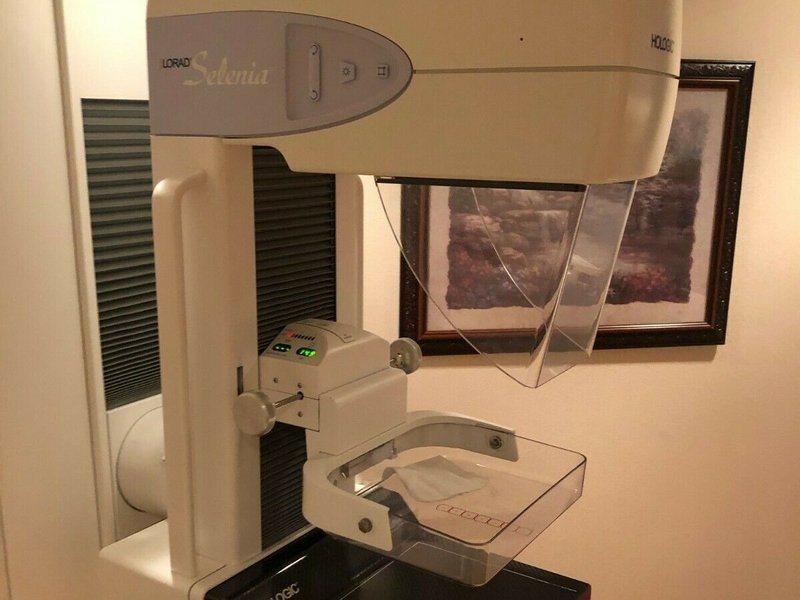 Consideraciones de la mastografía durante el embarazo
Consideraciones de la mastografía durante el embarazo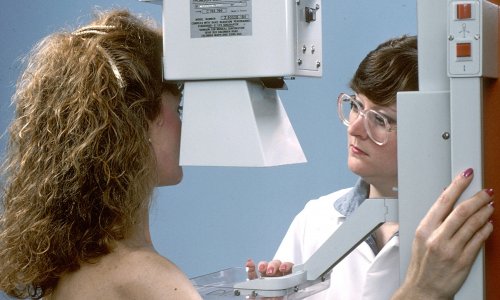 La mastografía es un estudio de imagen que permite identificar alteraciones en el tejido mamario antes de que se manifiesten signos clínicos. Su principal función es detectar de manera temprana lesiones que podrían evolucionar a cáncer de mama, incluso cuando la paciente no presenta molestias, cambios físicos o antecedentes aparentes. La detección temprana es la piedra angular de un diagnóstico oportuno y un tratamiento menos invasivo.
La mastografía es un estudio de imagen que permite identificar alteraciones en el tejido mamario antes de que se manifiesten signos clínicos. Su principal función es detectar de manera temprana lesiones que podrían evolucionar a cáncer de mama, incluso cuando la paciente no presenta molestias, cambios físicos o antecedentes aparentes. La detección temprana es la piedra angular de un diagnóstico oportuno y un tratamiento menos invasivo. Cuando ocurre un paro cardíaco, el sistema eléctrico del corazón se ve alterado gravemente. En lugar de latir de manera rítmica y coordinada, el músculo cardíaco entra en un estado de fibrilación, batiendo de forma caótica. Este trastorno impide que la sangre llegue a los órganos vitales —especialmente al cerebro—, lo que provoca pérdida de conciencia en segundos y daño tisular irreversible si no se actúa con rapidez.
Cuando ocurre un paro cardíaco, el sistema eléctrico del corazón se ve alterado gravemente. En lugar de latir de manera rítmica y coordinada, el músculo cardíaco entra en un estado de fibrilación, batiendo de forma caótica. Este trastorno impide que la sangre llegue a los órganos vitales —especialmente al cerebro—, lo que provoca pérdida de conciencia en segundos y daño tisular irreversible si no se actúa con rapidez.