 Una biopsia de cuello uterino causará una molestia leve, pero por lo general no es dolorosa; puede sentir algo de presión o calambres. Biopsia vaginal. Una biopsia de la parte inferior de la vagina o la vulva puede causar dolor, por lo que su médico puede administrar anestesia local para adormecer el área. Ver la respuesta completa en mskcc. org
Una biopsia de cuello uterino causará una molestia leve, pero por lo general no es dolorosa; puede sentir algo de presión o calambres. Biopsia vaginal. Una biopsia de la parte inferior de la vagina o la vulva puede causar dolor, por lo que su médico puede administrar anestesia local para adormecer el área. Ver la respuesta completa en mskcc. org
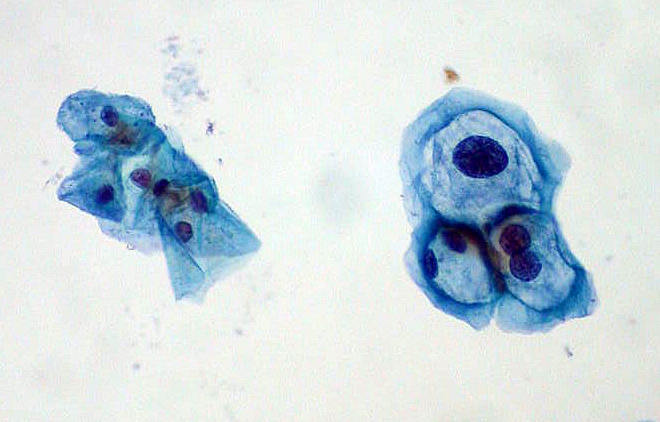 ¿Cuánto tiempo se tarda en curarse de una biopsia de colposcopia?
¿Cuánto tiempo se tarda en curarse de una biopsia de colposcopia?
Durante una biopsia de cono, su especialista médico extraerá una parte pequeña en forma de cono de su cuello uterino. Lo estudiarán bajo un microscopio para buscar células anormales. Por lo general, el cuello uterino tarda entre 4 y 6 semanas en sanar después de este procedimiento. Ver la respuesta completa en mskcc. org
¿Cuánto duele una biopsia del cuello uterino?
‘Fue incómodo, más que un Papanicolaou, pero no demasiado doloroso, se sintió como un pellizco grande y agudo’, dice Natasha, de 33 años. ‘Creo que el espéculo fue más incómodo que la extracción de tejido’.
¿Cuánto tiempo tiene dolor después de una biopsia de cuello uterino?
Es posible que sienta algo de dolor en la vagina durante uno o dos días si se sometió a una biopsia. Algo de sangrado o secreción vaginal es normal hasta una semana después de una biopsia. La secreción puede ser de color oscuro si se colocó una solución en el cuello uterino. Puede usar una to alla higiénica para el sangrado. V
¿Te adormecen para la colposcopia?
Es posible que sienta pellizcos o molestias similares a los cólicos menstruales durante algunos tipos de biopsia. A veces, se usa un anestésico local para adormecer el área antes de la biopsia. Pregúntele a su médico acerca de los diferentes tipos de biopsias que podrían realizarse durante su colposcopia.
¿Te duele una inyección en el cuello uterino?
Es probable que experimente un pequeño pellizco cuando su proveedor le inyecte el anestésico local para adormecer el área antes de la inyección epidural de esteroides cervicales. Es posible que no sienta nada durante la inyección de ESI cervical o que sienta lo siguiente: Presión u Hormigueo
¿Puede conducir a casa después de una colposcopia?
Una colposcopia generalmente se lleva a cabo en un hospital o clínica. Por lo general, debe tomar entre 15 y 20 minutos para realizarse la colposcopía y después debería poder irse a casa.
¿Duele orinar después de una colposcopia?
Es posible que sienta molestias leves durante algunas horas después de estas pruebas al orinar. Beber un vaso de agua cada media hora durante 2 horas debería ayudar. Si tiene signos de infección, como dolor, escalofríos o fiebre, comuníquese con su especialista o médico de familia.
¿Qué no se puede hacer después de una biopsia cervical?
Es posible que le digan que no se duche, use tampones ni tenga relaciones sexuales durante 1 semana después de la biopsia, o durante el período recomendado por su especialista médico. Después de una biopsia de cono, no debe introducir nada en la vagina hasta que el cuello uterino haya sanado. Esto puede llevar varias semanas.
¿Por qué huelo después de una colposcopia?
Es normal que un paciente tenga un olor ácido/agrio durante unos días después del procedimiento. Pueden tener la descarga por hasta 2 semanas. Pero, si la descarga tiene un olor maloliente o a pescado, es probable que tenga una infección y necesite ver al médico para recibir tratamiento por la misma.
¿Por qué tose durante la biopsia de cuello uterino?
Conclusión: La tos forzada durante las biopsias de cuello uterino reduce la incomodidad de los pacientes en la misma medida que la anestesia local, pero se asocia con una reducción significativa del tiempo de examen.
¿Se puede conducir después de una biopsia de cuello uterino?
Es posible que necesite usar una to alla sanitaria. Si se somete a una colposcopia con biopsia, espere algo de dolor, y posiblemente sangrado vaginal y/o secreción oscura, durante unos días después del procedimiento. En la sala de recuperación, lo controlan si recibió anestesia regional o general. No debe conducir siguiendo este procedimiento.
¿Debo preocuparme si necesito una colposcopia?
Una colposcopia es un procedimiento seguro y rápido. Sin embargo, algunas mujeres lo encuentran incómodo y algunas experimentan dolor. Dígale al médico o enfermera (colposcopista) si el procedimiento le resulta doloroso, ya que intentarán que se sienta más cómodo. Una colposcopia es un procedimiento seguro durante el embarazo.
¿Qué sucede después de una colposcopia positiva?
Después de un resultado anormal en una prueba de detección
El colposcopista podría ofrecerle tratamiento al mismo tiempo que su colposcopía. O puede regresar para recibir tratamiento una vez que tengan los resultados de la biopsia. Si dio positivo en la prueba de VPH pero los resultados de su citología fueron normales, se le invitará a volver a hacerse una prueba de frotis en unos años.
¿Qué pasa si la biopsia cervical es positiva?
Sin embargo, si recientemente se sometió a una biopsia de cuello uterino, es posible que necesite repetir las pruebas de Papanicolaou y VPH antes. Una prueba positiva, por otro lado, significa que se han encontrado células cancerosas o precancerosas y es posible que se necesite un diagnóstico y tratamiento adicionales.
¿Cuáles son los síntomas del VPH en las mujeres?
El VPH puede infectar células en la vagina y alrededor de la vulva. Si una mujer tiene VPH de bajo riesgo, es posible que vea verrugas en la vulva. Estas verrugas pueden presentarse como: un racimo que parece una coliflor.
Algunos síntomas del cáncer vaginal incluyen:
– Sangrado después del sexo.
– Secreción inusual.
– Un bulto en la vagina.
– Dolor al tener relaciones sexuales.
¿Cómo me relajo antes de una colposcopia?
Hacer un esfuerzo consciente para relajarse durante la colposcopia puede marcar una gran diferencia. Cuando sienta dolor, incomodidad o su cuerpo se endurezca, respire profundamente. Lentamente, si es posible. Aguante la respiración por un segundo, luego exhale lentamente.
¿Por qué duele tanto el espéculo?
A veces, una prueba de Papanicolaou es terriblemente dolorosa no porque el espéculo sea del tamaño incorrecto, sino porque el flujo vaginal es delgado y seco o porque los músculos que rodean la vagina están tensos y dolorosos.
¿Cuánto tardan los resultados de la colposcopia?
Los resultados de la colposcopia pueden tardar de 4 a 8 semanas. Su colposcopista generalmente le envía una carta con sus resultados. Si los resultados tardan más, puede llamar al hospital o a su colposcopista para verificarlos.
¿Qué sedación se utiliza para la colposcopia?
El tratamiento implica la extirpación de un pequeño trozo de tejido en forma de disco que contiene estas células anormales. Este procedimiento se realizará en la unidad de cuidados de día bajo anestesia general. Esto significa que estará dormido durante el procedimiento.
¿La colposcopia es una cirugía?
La colposcopia no es una cirugía, pero las biopsias se consideran procedimientos quirúrgicos menores. Las biopsias a veces se realizan como parte de la colposcopia. Si su proveedor encuentra alguna anomalía durante su colposcopia, puede extraer una muestra del tejido sospechoso.
 Al igual que el examen de detección del cuello uterino, la colposcopia es una prueba que ayuda a prevenir el cáncer. Examina de manera más detallada cualquier célula que se vea anormal en la prueba de detección. Si se confirman células anormales en la colposcopia, se pueden tratar mucho antes de que se vuelvan cancerosas.
Al igual que el examen de detección del cuello uterino, la colposcopia es una prueba que ayuda a prevenir el cáncer. Examina de manera más detallada cualquier célula que se vea anormal en la prueba de detección. Si se confirman células anormales en la colposcopia, se pueden tratar mucho antes de que se vuelvan cancerosas. La colposcopía es el examen de la vagina, la vulva y el cuello uterino mediante un instrumento conocido como colposcopio. El médico prefiere dirigirse a la colposcopía si el resultado de la detección de células cervicales anormales es anormal. Un colposcopio es un microscopio electrónico con luz brillante. Ayuda al médico a ver el cuello uterino y las células con mayor aumento. Si hay presencia de crecimiento anormal o manchas durante el examen, el médico recolecta una muestra de tejido para realizar una biopsia. Es común que una persona se sienta ansiosa cuando el médico solicita una colposcopía. Sin embargo, comprender el procedimiento puede aliviar la ansiedad.
La colposcopía es el examen de la vagina, la vulva y el cuello uterino mediante un instrumento conocido como colposcopio. El médico prefiere dirigirse a la colposcopía si el resultado de la detección de células cervicales anormales es anormal. Un colposcopio es un microscopio electrónico con luz brillante. Ayuda al médico a ver el cuello uterino y las células con mayor aumento. Si hay presencia de crecimiento anormal o manchas durante el examen, el médico recolecta una muestra de tejido para realizar una biopsia. Es común que una persona se sienta ansiosa cuando el médico solicita una colposcopía. Sin embargo, comprender el procedimiento puede aliviar la ansiedad.
 Una biopsia de cuello uterino causará una molestia leve, pero por lo general no es dolorosa; puede sentir algo de presión o calambres. Biopsia vaginal. Una biopsia de la parte inferior de la vagina o la vulva puede causar dolor, por lo que su médico puede administrar anestesia local para adormecer el área. Ver la respuesta completa en mskcc. org
Una biopsia de cuello uterino causará una molestia leve, pero por lo general no es dolorosa; puede sentir algo de presión o calambres. Biopsia vaginal. Una biopsia de la parte inferior de la vagina o la vulva puede causar dolor, por lo que su médico puede administrar anestesia local para adormecer el área. Ver la respuesta completa en mskcc. org ¿Cuánto tiempo se tarda en curarse de una biopsia de colposcopia?
¿Cuánto tiempo se tarda en curarse de una biopsia de colposcopia? Los mejores resultados del cáncer de mama podrían comenzar con la adopción de una dieta basada principalmente en plantas.
Los mejores resultados del cáncer de mama podrían comenzar con la adopción de una dieta basada principalmente en plantas. Además, hay investigaciones emergentes sobre el valor de las grasas poliinsaturadas saludables, que se pueden encontrar en muchos de estos alimentos de origen vegetal y pescados ricos en ácidos grasos omega-3. Las grasas saludables no causan inflamación en el cuerpo y algunos expertos sospechan que pueden proporcionar factores protectores potenciales contra el cáncer, aunque esto aún no está probado. No se trata de decir no. Se trata de incorporar una variedad de alimentos saludables en nuestra dieta diaria. Esto no solo significa durante el tratamiento del cáncer. Los pacientes con cáncer de mama deben tratar de seguir una dieta similar por el resto de sus vidas para ayudar a mantener bajo el riesgo. Recuerde, no se trata de encontrar un solo alimento o suplemento que actúe como una bala mágica contra su cáncer. Se trata del panorama general.
Además, hay investigaciones emergentes sobre el valor de las grasas poliinsaturadas saludables, que se pueden encontrar en muchos de estos alimentos de origen vegetal y pescados ricos en ácidos grasos omega-3. Las grasas saludables no causan inflamación en el cuerpo y algunos expertos sospechan que pueden proporcionar factores protectores potenciales contra el cáncer, aunque esto aún no está probado. No se trata de decir no. Se trata de incorporar una variedad de alimentos saludables en nuestra dieta diaria. Esto no solo significa durante el tratamiento del cáncer. Los pacientes con cáncer de mama deben tratar de seguir una dieta similar por el resto de sus vidas para ayudar a mantener bajo el riesgo. Recuerde, no se trata de encontrar un solo alimento o suplemento que actúe como una bala mágica contra su cáncer. Se trata del panorama general.
 Todos los derechos reservados. © 2022 MJH Life Sciences™ y Clinical Care Targeted Communications, LLC. Reservados todos los derechos.
Todos los derechos reservados. © 2022 MJH Life Sciences™ y Clinical Care Targeted Communications, LLC. Reservados todos los derechos. Conozca el riesgo: 5 factores de riesgo del cáncer de mama
Conozca el riesgo: 5 factores de riesgo del cáncer de mama