 Cuando mi madre desarrolló cáncer de mama, aprendí íntimamente sobre la forma en que la enfermedad afecta de manera desproporcionada a las personas negras como ella. El cáncer de mama ahora supera al cáncer de pulmón como la principal causa de muerte entre las mujeres negras. Mi madre, una madre soltera afro americana de tres hijos, fue diagnosticada con cáncer de mama en etapa 3 por primera vez en 2004. Solo en la escuela primaria, descubrí esto al encontrar un folleto informativo sobre cómo lidiar con la enfermedad en el bolsillo en la parte posterior de su asiento del conductor.
Cuando mi madre desarrolló cáncer de mama, aprendí íntimamente sobre la forma en que la enfermedad afecta de manera desproporcionada a las personas negras como ella. El cáncer de mama ahora supera al cáncer de pulmón como la principal causa de muerte entre las mujeres negras. Mi madre, una madre soltera afro americana de tres hijos, fue diagnosticada con cáncer de mama en etapa 3 por primera vez en 2004. Solo en la escuela primaria, descubrí esto al encontrar un folleto informativo sobre cómo lidiar con la enfermedad en el bolsillo en la parte posterior de su asiento del conductor.
Con la esperanza de proteger a sus hijos, que ya habían perdido a su abuela por cáncer, quería guardarse la noticia el mayor tiempo posible. A través de años de tratamientos, citas médicas, paneles informativos, eventos y más, mi familia aprendió que las mujeres negras, como mi madre, enfrentan diversas y distintas dificultades para acceder a recursos y recibir atención para el cáncer de mama. Dado que los pacientes negros se ven afectados de manera desproporcionada por formas más agresivas de la enfermedad, como el cáncer de mama triple negativo, un tratamiento rápido y eficaz puede significar literalmente la diferencia entre la vida y la muerte. Más recientemente, el cáncer de mama ha superado al cáncer de pulmón como la principal causa de muerte por cáncer en las mujeres negras.
Los pacientes negros tienen un 41% más de probabilidades de morir a causa de la enfermedad que sus homólogos blancos. Las disparidades raciales en la atención médica, como el racismo estructural y médico, las barreras para la detección temprana y la falta de seguro médico, contribuyen al hecho de que los pacientes negros reciben diagnósticos en etapas posteriores. Junto con el miedo, la falta de un seguro de salud adecuado fue una de las principales razones por las que mi madre fue diagnosticada tarde en la etapa 3, y los médicos le dijeron que el cáncer estaba casi en la etapa 4. La carga financiera es probablemente uno de los factores más importantes para determinar los resultados. de sobrevivir a enfermedades intensas.
Mi madre se derrumbó en el consultorio del médico después de informar a las enfermeras que no tenía seguro y que no estaba segura de cómo pagaría el tratamiento. Afortunadamente, estaba rodeada de personas que se preocupaban por su bienestar y una enfermera la acompañó en el proceso de recibir asistencia financiera. Durante el tratamiento de la primera ronda de cáncer e incluso después de su regreso, mi madre solicitó la discapacidad y se le negó en ambas ocasiones; finalmente recibió el reembolso años después de estar en remisión. El diagnóstico y la inminente necesidad de atención fueron devastadores, pero ella estaba decidida a luchar para estar ahí para sus hijos.
Hay innumerables factores que contribuyen a la sombría perspectiva del cáncer de mama en las mujeres negras. En un estudio realizado, los investigadores encontraron que la propagación del cáncer de mama era más probable que ocurriera en mujeres negras, con un 7% de mujeres negras que desarrollaban metástasis a distancia en comparación con un 1% de participantes blancas. Sin embargo, actualmente se desconocen las posibles causas de esta disparidad.
Aunque el número de participantes fue pequeño y el ensayo se considera preliminar, los investigadores consideraron que la diferencia de riesgo entre las mujeres negras y blancas era significativa y esperan realizar más estudios y pruebas a mayor escala. Los sucesos diarios menores, como el uso de productos para el cabello todos los días, también pueden desempeñar un papel en el aumento de la probabilidad de cáncer de mama en las mujeres negras. City of Hope, un centro de educación y tratamiento biomédico, realizó un estudio que descubrió que los parabenos que se encuentran en productos para el cuidado personal y el cabello demostraron efectos dañinos en las células de cáncer de mama en mujeres negras.
Utilizados como conservantes en estos productos, los parabenos cultivan un entorno que es beneficioso para el crecimiento y la propagación de las células cancerosas. Una experta en el tema también señaló la falta de datos sobre cómo los parabenos aumentan el riesgo en las mujeres negras, afirmando que esto puede deberse al hecho de que las mujeres negras no suelen ser elegidas para participar en estudios y ensayos de investigación. En consecuencia, el estudio utilizó líneas de células cancerosas de mujeres negras y blancas y encontró que los parabenos aumentaron el crecimiento de la línea celular cancerosa solo en mujeres negras. La propagación de células cancerosas debido a los parabenos se encontró tanto en muestras blancas como negras, aunque se observó un efecto mayor en el primer grupo. Recientemente, algunas organizaciones han centrado sus esfuerzos en categorizar productos seguros y nocivos para informar al público.
Una organización dedicada a proporcionar datos y análisis para promover un estilo de vida más saludable en general, creó una base de datos que brinda alternativas a los productos para el cuidado peligrosos. EWG descubrió que de 1177 productos de belleza y cuidado, específicamente dirigidos a mujeres negras, 1 de cada 12 productos se clasificó como significativamente peligroso. Los productos más tóxicos fueron los relajantes capilares, los tintes y los productos decolorantes.
Los peligros potenciales del uso de ingredientes que se encuentran en estos productos van desde cáncer hasta daño reproductivo, alergias y trastornos hormonales. Otras organizaciones buscan reducir el uso y los impactos de estos químicos con la esperanza de un futuro más saludable. La detección temprana es esencial, y potencialmente salva vidas, para aumentar la tasa de supervivencia del cáncer de mama en pacientes afro americanas. Aunque las Pautas de prevención y detección temprana de la Sociedad del Cáncer sugieren que las personas que pueden estar en riesgo de cáncer de mama comiencen las pruebas de detección anuales a los 40 años, mi madre fue diagnosticada por primera vez a los 32 años, lo que coincide con los datos que muestran que las mujeres negras son diagnosticadas a una edad más temprana. siglos. Debido a esto y a su propio diagnóstico, mi madre nos llevó a mi hermana mayor ya mí a nuestro primer examen de mamas cuando éramos adolescentes. Otro método común de detección es el autoexamen de los senos, que consiste en examinar el seno con los dedos y la palma de la mano para detectar bultos, cambios o inconsistencias. Este proceso debe completarse mensualmente y representa alrededor del 40% de los cánceres de mama diagnosticados. Aunque el cáncer regresó después de la remisión inicial unos años más tarde, mi madre finalmente pudo vencer la enfermedad y ha estado libre de cáncer durante más de una década después de someterse a una mastectomía doble. Sabiendo que este resultado es menos probable para otros, es necesario impulsar mamografías y exámenes preventivos más tempranos, un mejor acceso a opciones de atención médica asequibles y más investigaciones y ensayos dirigidos e inclusivos a pacientes negros para garantizar mejores resultados. Queremos que las personas negras como mi madre puedan tener una perspectiva positiva sobre cómo vencer esta enfermedad.
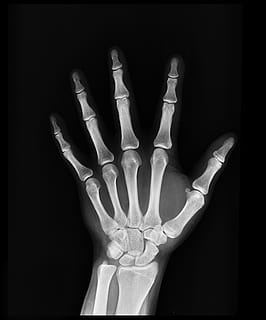 La radiografía de extremidades es una técnica de diagnóstico que se utiliza para visualizar los huesos y las articulaciones de las piernas y los brazos. Esta técnica permite detectar problemas como fracturas, desviaciones, enfermedad ósea y artritis.
La radiografía de extremidades es una técnica de diagnóstico que se utiliza para visualizar los huesos y las articulaciones de las piernas y los brazos. Esta técnica permite detectar problemas como fracturas, desviaciones, enfermedad ósea y artritis.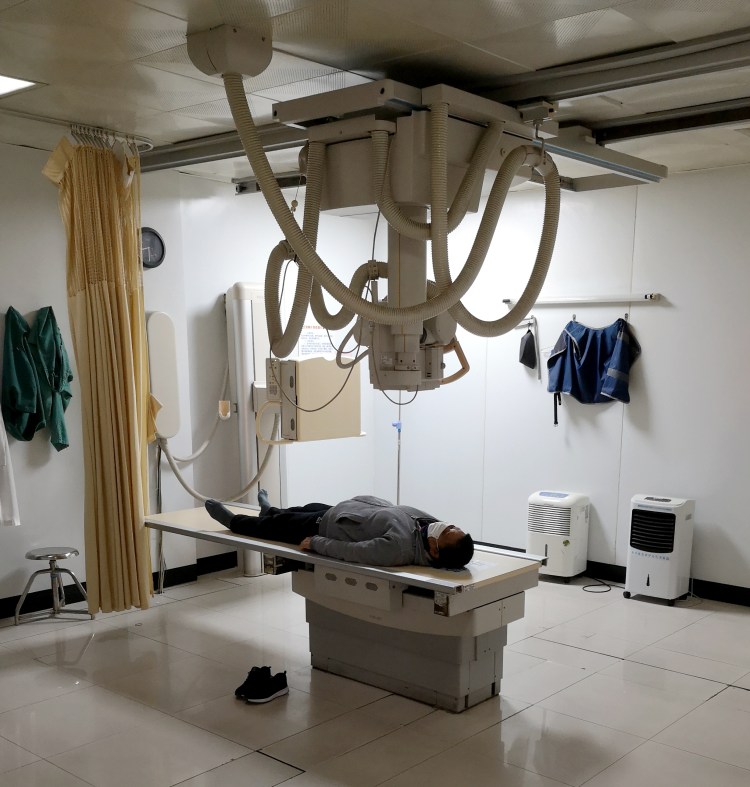 Hay varios tipos de radiografías de extremidades, cada uno se utiliza para visualizar diferentes áreas del cuerpo. Por ejemplo, una radiografía de mano se utiliza para visualizar los huesos de las manos y las articulaciones. Una radiografía de pie y tobillo se utiliza para visualizar los huesos de los pies y las articulaciones del tobillo.
Hay varios tipos de radiografías de extremidades, cada uno se utiliza para visualizar diferentes áreas del cuerpo. Por ejemplo, una radiografía de mano se utiliza para visualizar los huesos de las manos y las articulaciones. Una radiografía de pie y tobillo se utiliza para visualizar los huesos de los pies y las articulaciones del tobillo.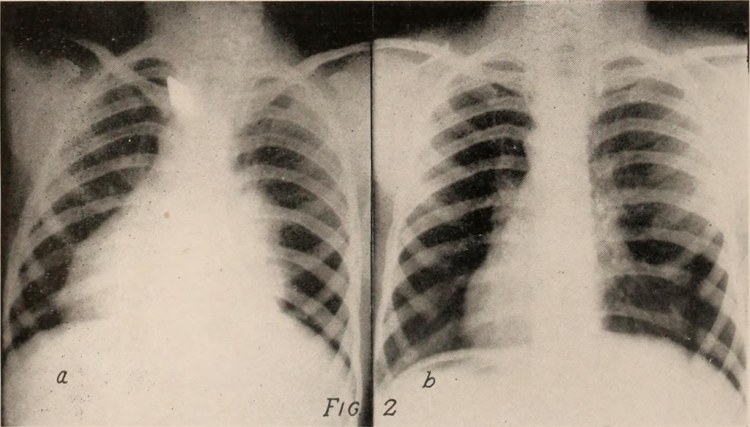 La mamografía es una técnica de radiología utilizada para detectar problemas en los senos, como tumores y cambios en los tejidos mamarios. La mamografía utiliza radiación de baja dosis para producir imágenes detalladas de los senos. Estas imágenes son analizadas por un radiólogo para detectar cualquier problema en los senos.
La mamografía es una técnica de radiología utilizada para detectar problemas en los senos, como tumores y cambios en los tejidos mamarios. La mamografía utiliza radiación de baja dosis para producir imágenes detalladas de los senos. Estas imágenes son analizadas por un radiólogo para detectar cualquier problema en los senos.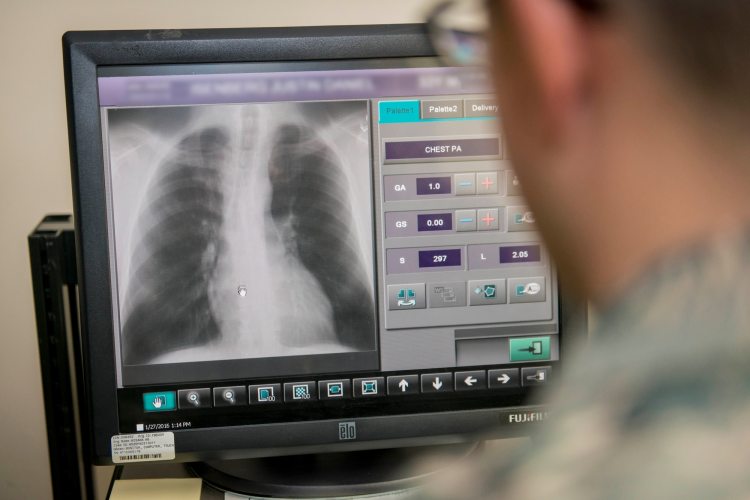 Misawa Air Base >Article Display’ loading=’lazy’>La mamografía es considerada la mejor prueba para detectar tumores de seno temprano, ya que puede detectar tumores que son demasiado pequeños para ser sentidos mediante la autoexaminación o la examinación física. A medida que el tumor crece, se hace más probable que pueda ser sentido mediante la autoexaminación o la examinación física, pero cuanto antes se detecte un tumor, mayores son las posibilidades de éxito en su tratamiento.
Misawa Air Base >Article Display’ loading=’lazy’>La mamografía es considerada la mejor prueba para detectar tumores de seno temprano, ya que puede detectar tumores que son demasiado pequeños para ser sentidos mediante la autoexaminación o la examinación física. A medida que el tumor crece, se hace más probable que pueda ser sentido mediante la autoexaminación o la examinación física, pero cuanto antes se detecte un tumor, mayores son las posibilidades de éxito en su tratamiento. El cáncer de seno no siempre está asociado con tener un bulto en el seno. Por eso es tan importante saber cuáles son los primeros signos y síntomas, así como hacerse la mamografía anual. La detección temprana del cáncer puede significar mejores o más opciones de tratamiento. Entonces, ya sea que tenga antecedentes familiares o no, estos son los signos y síntomas de advertencia a los que debe prestar atención.
El cáncer de seno no siempre está asociado con tener un bulto en el seno. Por eso es tan importante saber cuáles son los primeros signos y síntomas, así como hacerse la mamografía anual. La detección temprana del cáncer puede significar mejores o más opciones de tratamiento. Entonces, ya sea que tenga antecedentes familiares o no, estos son los signos y síntomas de advertencia a los que debe prestar atención. El signo o síntoma más común del
El signo o síntoma más común del 