SRC:SelfWritten
La mastografía, o mamografía, es una herramienta esencial en la detección temprana del cáncer de mama. Sin embargo, recibir un resultado que indica una lesión sospechosa puede generar preocupación. Es fundamental comprender los pasos a seguir para un diagnóstico preciso y un manejo adecuado.
Interpretación de una lesión sospechosa en la mastografía
Una lesión sospechosa en la mastografía se refiere a una anomalía que no puede clasificarse claramente como benigna o maligna. El sistema BI-RADS (Breast Imaging Reporting and Data System) categoriza los hallazgos mamográficos para estandarizar su interpretación:
- BI-RADS 0: Evaluación incompleta; se requieren estudios adicionales.
- BI-RADS 1: Negativo; sin hallazgos anormales.
- BI-RADS 2: Hallazgo benigno.
- BI-RADS 3: Probablemente benigno; se recomienda seguimiento a corto plazo.
- BI-RADS 4: Anomalía sospechosa; se sugiere biopsia.
- BI-RADS 5: Altamente sugestivo de malignidad; se requiere acción inmediata.
- BI-RADS 6: Malignidad confirmada previamente por biopsia.
Las lesiones clasificadas como BI-RADS 4 o 5 suelen considerarse sospechosas y requieren una evaluación adicional.
Procedimientos diagnósticos adicionales
Ante una lesión sospechosa, el médico puede recomendar pruebas complementarias para obtener una evaluación más precisa:
- Mamografía diagnóstica: Proporciona imágenes más detalladas de la anomalía identificada.
- Ecografía mamaria: Utiliza ondas sonoras para diferenciar entre masas sólidas y quistes llenos de líquido.
- Resonancia magnética (RM): Ofrece imágenes detalladas del tejido mamario, especialmente útil en mamas densas.
Estas pruebas ayudan a caracterizar mejor la lesión y a determinar el siguiente paso en el manejo.
Importancia de la biopsia mamaria
Si las pruebas adicionales confirman la sospecha de malignidad, se procede a una biopsia mamaria. Este procedimiento consiste en extraer una muestra de tejido de la lesión para su análisis histopatológico:
- Biopsia por aspiración con aguja fina: Utiliza una aguja delgada para extraer células o líquido.
- Biopsia con aguja gruesa: Emplea una aguja más grande para obtener muestras de tejido.
- Biopsia quirúrgica: Se extirpa total o parcialmente la lesión para un examen más exhaustivo.
La elección del tipo de biopsia depende de factores como el tamaño, la ubicación y las características de la lesión.
Posibles resultados de la biopsia
Los resultados de la biopsia pueden indicar:
-
 Lesión benigna: No cancerosa; puede requerir seguimiento periódico.
Lesión benigna: No cancerosa; puede requerir seguimiento periódico.
- Lesión maligna: Cancerosa; se planifica el tratamiento adecuado.
- Lesión de potencial maligno incierto: Puede necesitar más estudios o intervención quirúrgica.
Es esencial discutir estos resultados con el médico para comprender las implicaciones y las opciones terapéuticas disponibles.
Consideraciones emocionales y apoyo psicológico
Recibir un informe de mastografía con una lesión sospechosa puede ser estresante. Es importante buscar apoyo emocional en familiares, amigos o profesionales de la salud mental. Participar en grupos de apoyo también puede ser beneficioso para compartir experiencias y obtener información adicional.
Fomentando el autocuidado y la realización de pruebas de laboratorio
La detección temprana es crucial en el manejo del cáncer de mama. Se recomienda seguir las pautas de detección establecidas y realizar pruebas de laboratorio según las indicaciones médicas. Mantener un estilo de vida saludable y acudir a controles médicos periódicos contribuye al bienestar general y a la prevención de enfermedades.


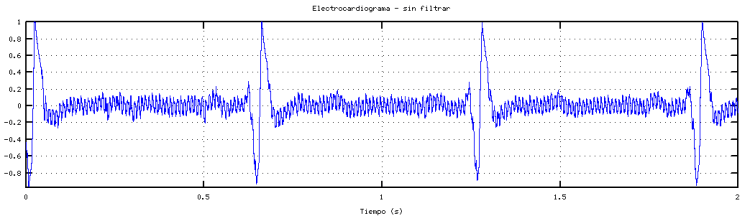 El electrocardiograma es una prueba diagnóstica fundamental para evaluar la actividad eléctrica del corazón. Sin embargo, factores emocionales como la ansiedad y el estrés pueden influir en los resultados, generando alteraciones que pueden confundirse con problemas cardíacos. La relación entre el sistema nervioso y el corazón es estrecha, por lo que es importante comprender cómo el estado emocional puede modificar los parámetros de un electrocardiograma y en qué situaciones es recomendable realizar estudios complementarios.
El electrocardiograma es una prueba diagnóstica fundamental para evaluar la actividad eléctrica del corazón. Sin embargo, factores emocionales como la ansiedad y el estrés pueden influir en los resultados, generando alteraciones que pueden confundirse con problemas cardíacos. La relación entre el sistema nervioso y el corazón es estrecha, por lo que es importante comprender cómo el estado emocional puede modificar los parámetros de un electrocardiograma y en qué situaciones es recomendable realizar estudios complementarios. El ultrasonido obstétrico de alta resolución es una herramienta avanzada utilizada para obtener imágenes detalladas del feto y la placenta durante el embarazo. Este examen permite una visualización precisa de la anatomía fetal, ayudando a detectar posibles complicaciones o anomalías en el desarrollo del bebé. La preparación adecuada para este tipo de ultrasonido es crucial para obtener resultados de alta calidad. A continuación, se presentan las recomendaciones clave para prepararse de manera óptima.
El ultrasonido obstétrico de alta resolución es una herramienta avanzada utilizada para obtener imágenes detalladas del feto y la placenta durante el embarazo. Este examen permite una visualización precisa de la anatomía fetal, ayudando a detectar posibles complicaciones o anomalías en el desarrollo del bebé. La preparación adecuada para este tipo de ultrasonido es crucial para obtener resultados de alta calidad. A continuación, se presentan las recomendaciones clave para prepararse de manera óptima.

 Los trastornos metabólicos son enfermedades genéticas que impiden la correcta transformación de proteínas, carbohidratos o grasas en energía. La acumulación de sustancias tóxicas en el cuerpo puede provocar síntomas neurológicos, alteraciones en el crecimiento y problemas en órganos vitales.
Los trastornos metabólicos son enfermedades genéticas que impiden la correcta transformación de proteínas, carbohidratos o grasas en energía. La acumulación de sustancias tóxicas en el cuerpo puede provocar síntomas neurológicos, alteraciones en el crecimiento y problemas en órganos vitales.
