SRC:SelfWritten
 El tamiz neonatal es una prueba fundamental para detectar enfermedades congénitas en recién nacidos antes de que presenten síntomas. Su objetivo es identificar a tiempo trastornos metabólicos, endocrinos y genéticos que, de no tratarse oportunamente, pueden ocasionar daños irreversibles en el desarrollo del bebé. Existen dos tipos principales de esta evaluación: el tamiz neonatal básico y el tamiz neonatal ampliado. Ambos cumplen con la función de detectar enfermedades, pero varían en la cantidad de padecimientos que pueden identificar.
El tamiz neonatal es una prueba fundamental para detectar enfermedades congénitas en recién nacidos antes de que presenten síntomas. Su objetivo es identificar a tiempo trastornos metabólicos, endocrinos y genéticos que, de no tratarse oportunamente, pueden ocasionar daños irreversibles en el desarrollo del bebé. Existen dos tipos principales de esta evaluación: el tamiz neonatal básico y el tamiz neonatal ampliado. Ambos cumplen con la función de detectar enfermedades, pero varían en la cantidad de padecimientos que pueden identificar.
Tamiz neonatal básico: detección de enfermedades prioritarias
El tamiz neonatal básico es la prueba estándar recomendada en la mayoría de los sistemas de salud pública. Su propósito es detectar enfermedades que tienen tratamientos accesibles y que, si se identifican a tiempo, permiten evitar complicaciones graves en la salud del recién nacido.
Algunas de las patologías que detecta incluyen:
- Hipotiroidismo congénito: Enfermedad en la que la glándula tiroides no produce suficiente hormona tiroidea, lo que puede afectar el desarrollo cerebral y el crecimiento.
- Fenilcetonuria (PKU): Trastorno metabólico que impide la descomposición de la fenilalanina, un aminoácido que puede acumularse en el cerebro y causar discapacidad intelectual si no se trata con una dieta especial.
- Hiperplasia suprarrenal congénita: Afección en la producción de hormonas suprarrenales que puede generar alteraciones en el desarrollo y riesgo de deshidratación severa.
- Galactosemia: Trastorno en el metabolismo de la galactosa que, si no se detecta a tiempo, puede provocar daño hepático, alteraciones neurológicas y cataratas.
El tamiz neonatal básico es una prueba obligatoria en muchos países y suele cubrirse dentro de los servicios de salud pública, ya que permite la identificación de enfermedades con tratamientos disponibles y efectivos.
Tamiz neonatal ampliado: detección de un mayor número de enfermedades
El tamiz neonatal ampliado ofrece una evaluación más extensa, ya que permite detectar un mayor número de enfermedades congénitas. Esta versión incluye las pruebas del tamiz básico, pero con un espectro más amplio de padecimientos metabólicos, genéticos y hematológicos.
Algunas de las enfermedades adicionales que puede identificar incluyen:
- Deficiencia de biotinidasa: Trastorno en la utilización de la biotina que, sin tratamiento, puede causar problemas neurológicos y cutáneos.
- Anemia de células falciformes: Enfermedad de la sangre que afecta la forma y función de los glóbulos rojos, provocando episodios de dolor y mayor riesgo de infecciones.
- Deficiencia de glucosa-6-fosfato deshidrogenasa (G6PD): Trastorno que puede ocasionar anemia hemolítica en respuesta a ciertos alimentos, medicamentos o infecciones.
- Trastornos del ciclo de la urea: Enfermedades metabólicas que afectan la eliminación de productos nitrogenados, lo que puede llevar a intoxicación por amoníaco en la sangre.
El tamiz neonatal ampliado es recomendado en casos donde se desea una evaluación más detallada del estado de salud del recién nacido. Aunque no siempre está incluido en los programas de salud pública, muchos laboratorios privados ofrecen esta prueba para una detección más completa.
Importancia de elegir la opción más adecuada para el bebé
La elección entre el tamiz neonatal básico y el ampliado depende de diversos factores, como el acceso a servicios médicos, antecedentes familiares y la disponibilidad de la prueba en cada región. Optar por una evaluación más extensa puede ser beneficioso para la detección temprana de enfermedades poco frecuentes, permitiendo un manejo oportuno y reduciendo riesgos a largo plazo.
Desde los primeros días de vida, es fundamental garantizar el bienestar del bebé a través de pruebas médicas preventivas. Realizar el tamiz neonatal en un laboratorio confiable es una de las mejores decisiones para proteger su salud y ofrecerle un desarrollo óptimo.



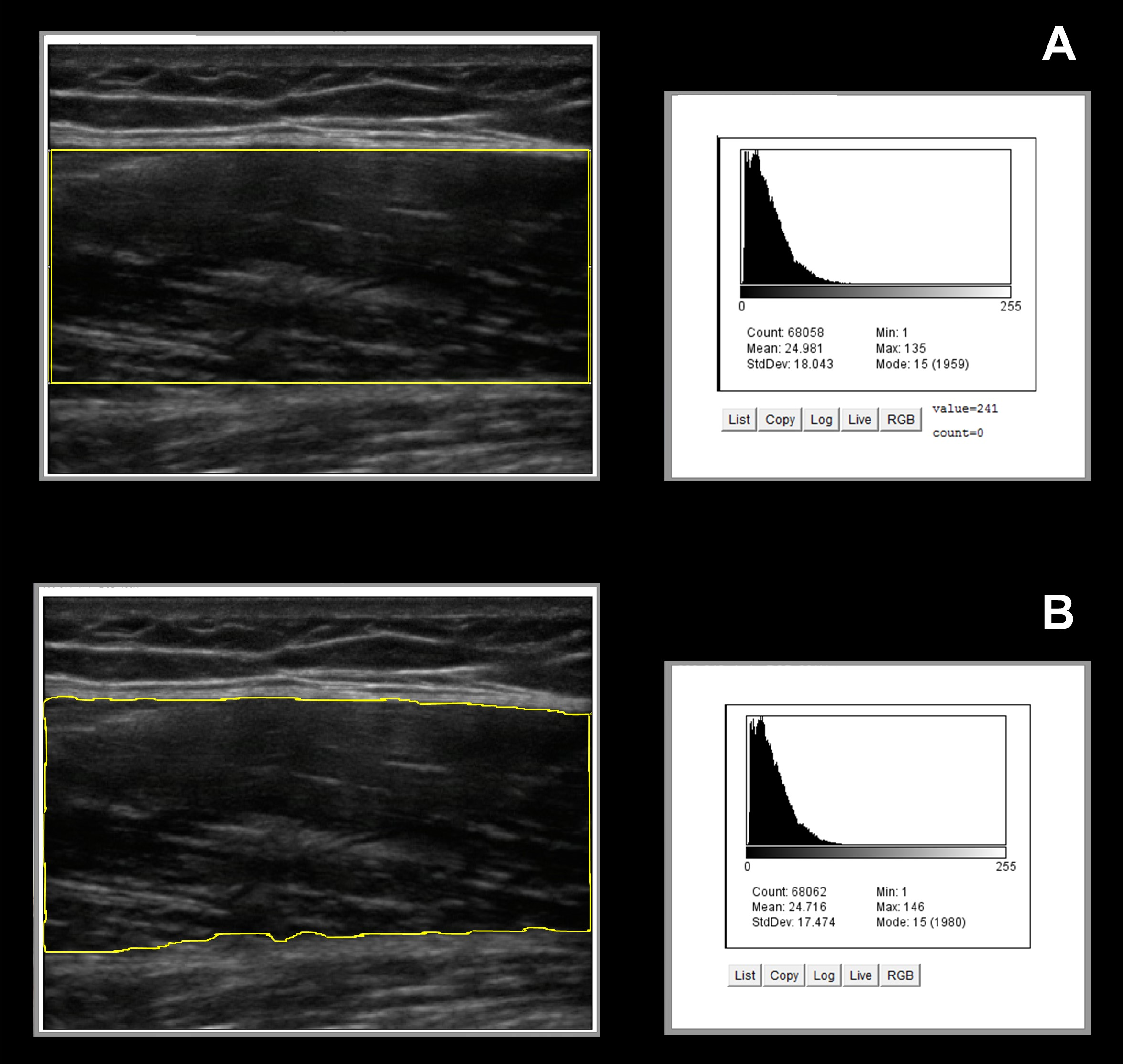
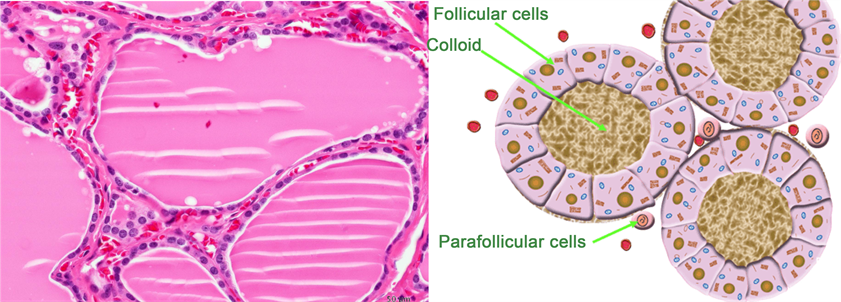 El perfil tiroideo es una prueba diagnóstica utilizada para evaluar la función de la glándula tiroides, un órgano vital encargado de regular el metabolismo del cuerpo mediante la producción de hormonas. Esta prueba mide los niveles de hormonas clave, como la TSH, T3 y T4, que son fundamentales para el control de diversas funciones metabólicas. Un perfil tiroideo puede ayudar a detectar varios trastornos tiroideos que afectan la salud general.
El perfil tiroideo es una prueba diagnóstica utilizada para evaluar la función de la glándula tiroides, un órgano vital encargado de regular el metabolismo del cuerpo mediante la producción de hormonas. Esta prueba mide los niveles de hormonas clave, como la TSH, T3 y T4, que son fundamentales para el control de diversas funciones metabólicas. Un perfil tiroideo puede ayudar a detectar varios trastornos tiroideos que afectan la salud general.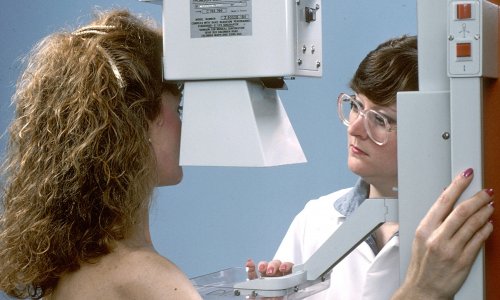 Las guías clínicas internacionales sugieren que las mujeres con riesgo promedio inicien la mastografía a partir de los 40 años y la repitan de manera anual o bienal, según las indicaciones médicas. A partir de los 50 años, el estudio se vuelve aún más relevante, ya que la incidencia del cáncer de mama aumenta con la edad. En este grupo etario, se recomienda la realización del estudio cada uno o dos años de acuerdo con la valoración de un especialista.
Las guías clínicas internacionales sugieren que las mujeres con riesgo promedio inicien la mastografía a partir de los 40 años y la repitan de manera anual o bienal, según las indicaciones médicas. A partir de los 50 años, el estudio se vuelve aún más relevante, ya que la incidencia del cáncer de mama aumenta con la edad. En este grupo etario, se recomienda la realización del estudio cada uno o dos años de acuerdo con la valoración de un especialista.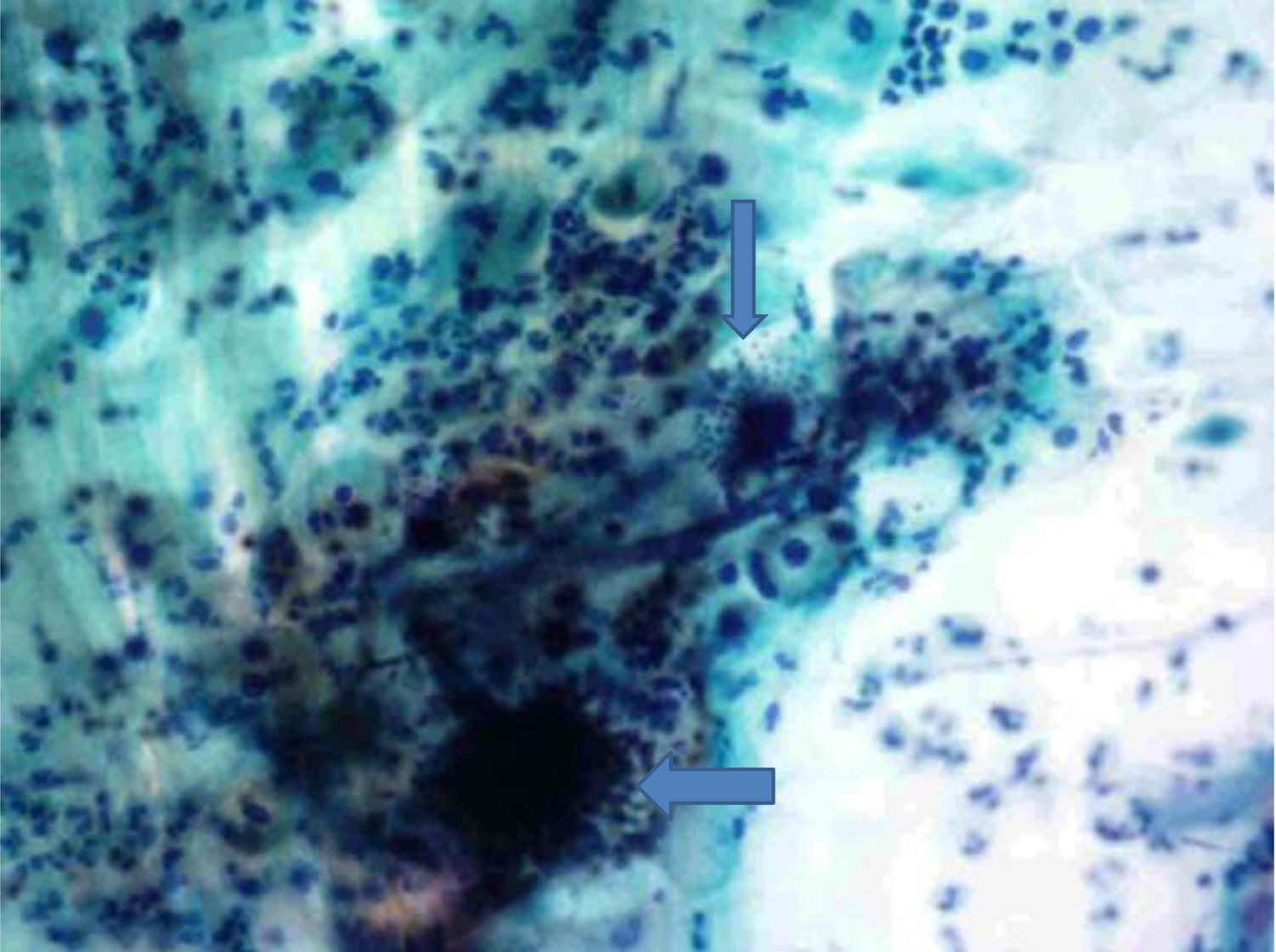 El Papanicolaou es una prueba fundamental en la prevención del cáncer cervicouterino, ya que permite detectar cambios celulares anormales en el cuello uterino. Su accesibilidad y bajo costo han permitido que sea una herramienta clave en los programas de salud pública y en el cuidado ginecológico de la mujer. Conocer su precio y los lugares donde puede realizarse es esencial para garantizar una adecuada prevención.
El Papanicolaou es una prueba fundamental en la prevención del cáncer cervicouterino, ya que permite detectar cambios celulares anormales en el cuello uterino. Su accesibilidad y bajo costo han permitido que sea una herramienta clave en los programas de salud pública y en el cuidado ginecológico de la mujer. Conocer su precio y los lugares donde puede realizarse es esencial para garantizar una adecuada prevención.