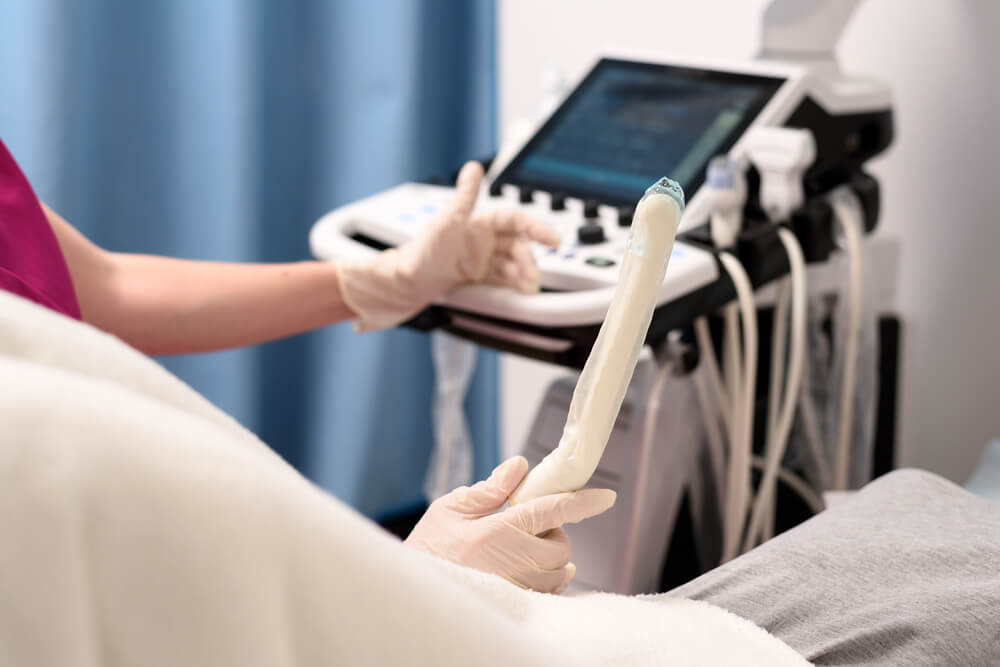
 Se puede usar un pequeño tubo para colocar agua salada (solución salina) en el útero antes de la ecografía. Esto ayuda al médico a ver el revestimiento del útero con mayor claridad. Este procedimiento se llama sonograma de infusión de solución salina o histerosonograma. (Sonograma es otro término para ultrasonido).
Se puede usar un pequeño tubo para colocar agua salada (solución salina) en el útero antes de la ecografía. Esto ayuda al médico a ver el revestimiento del útero con mayor claridad. Este procedimiento se llama sonograma de infusión de solución salina o histerosonograma. (Sonograma es otro término para ultrasonido).
La ecografía se puede utilizar para ver pólipos (crecimientos) endometriales, medir el grosor del endometrio y ayudar a los médicos a identificar el área que desean realizar una biopsia.
Muestreo de tejido endometrial
Para averiguar exactamente qué tipo de cambio endometrial está presente, el médico debe extraer un poco de tejido para analizarlo y observarlo con un microscopio. El tejido endometrial se puede extirpar mediante biopsia endometrial o mediante dilatación y curetaje (D
La tomografía computarizada es un procedimiento de rayos X que crea imágenes transversales detalladas del interior de su cuerpo. Para una tomografía computarizada, usted se acuesta en una mesa mientras se realizan las radiografías. En lugar de tomar una imagen, como una radiografía estándar, un escáner CT toma muchas imágenes a medida que la cámara gira a tu alrededor. Luego, una computadora combina estas imágenes en una imagen de una porción de su cuerpo. La máquina tomará imágenes de muchos cortes de la parte de su cuerpo que se está estudiando.
Las tomografías computarizadas no se utilizan para diagnosticar el cáncer de endometrio. Pero pueden ayudar a ver si el cáncer se ha diseminado a otros órganos y si ha regresado después del tratamiento.
Las resonancias magnéticas utilizan ondas de radio e imanes potentes en lugar de rayos X. La energía de las ondas de radio se absorbe y luego se libera en un patrón formado por el tipo de tejido y por ciertas enfermedades. Una computadora traduce el patrón de ondas de radio emitidas por los tejidos en una imagen muy detallada del interior del cuerpo. Esto crea cortes transversales del cuerpo como un escáner CT y también hace cortes paralelos a la longitud de su cuerpo.
Las imágenes por resonancia magnética son muy útiles para observar el cerebro y la médula espinal. Algunos médicos también creen que la IRM es una buena forma de determinar si el cáncer de endometrio ha crecido hacia el cuerpo del útero y en qué medida. Las resonancias magnéticas también pueden ayudar a encontrar ganglios linfáticos agrandados con una técnica especial que utiliza partículas muy pequeñas de óxido de hierro. Estos se administran en una vena y se asientan en los ganglios linfáticos donde pueden detectarse mediante resonancia magnética.
En esta prueba, se administra glucosa radiactiva (azúcar) para buscar células cancerosas. Debido a que los cánceres usan glucosa (azúcar) a un ritmo mayor que los tejidos normales, la radioactividad tenderá a acumularse en el cáncer. Un escáner puede detectar los depósitos radiactivos. Esta prueba puede ser útil para detectar pequeñas acumulaciones de células cancerosas. Escáneres especiales combinan una tomografía por emisión de positrones con una tomografía computarizada para ubicar con mayor precisión las áreas de propagación del cáncer. Las tomografías por emisión de positrones no son una parte rutinaria del tratamiento del cáncer de endometrio temprano, pero se pueden usar para casos más avanzados.
Si una mujer tiene problemas que sugieren que el cáncer se ha propagado a la vejiga o al recto, probablemente se examinará el interior de estos órganos a través de un tubo iluminado. En la cistoscopia, el tubo se coloca en la vejiga a través de la uretra. En la proctoscopia, el tubo se coloca en el recto. Estos exámenes le permiten al médico buscar cáncer. También se pueden extraer pequeñas muestras de tejido durante estos procedimientos para su análisis. Se pueden realizar con anestesia local, pero algunos pacientes pueden necesitar anestesia general. Su médico le informará qué esperar antes y después de estas pruebas. Estos procedimientos se usaban mucho en el pasado, pero ahora rara vez forman parte del tratamiento del cáncer de endometrio.
Análisis de sangre
El conteo sanguíneo completo (CBC, por sus siglas en inglés) es una prueba que mide diferentes células en la sangre, como los glóbulos rojos, los glóbulos blancos y las plaquetas. El cáncer de endometrio puede causar sangrado, lo que puede provocar un recuento bajo de glóbulos rojos (anemia).
CA-125 es una sustancia liberada en el torrente sanguíneo por muchos, pero no todos, los cánceres de endometrio y de ovario. Si una mujer tiene cáncer de endometrio, un nivel muy alto de CA-125 en la sangre sugiere que es probable que el cáncer se haya diseminado más allá del útero. Algunos médicos verifican los niveles de CA-125 antes de una cirugía u otro tratamiento. Si están elevados, se pueden volver a controlar para ver qué tan bien está funcionando el tratamiento (los niveles disminuirán después de la cirugía si se extirpa todo el cáncer).
Los niveles de CA-125 no son necesarios para diagnosticar el cáncer de endometrio, por lo que esta prueba no se realiza en todas las pacientes.
<


 En la RM, una imagen ponderada en T1 es más densa que una imagen en T2, por lo que un TR largo producirá más detalles que uno corto. El decaimiento T1 de la magnetización transversal es irreversible, por lo que la imagen T2 de un paciente tendrá menos contraste. A pesar del nombre, las imágenes de RMN T1 y T2 son similares, aunque tienen propósitos diferentes.
En la RM, una imagen ponderada en T1 es más densa que una imagen en T2, por lo que un TR largo producirá más detalles que uno corto. El decaimiento T1 de la magnetización transversal es irreversible, por lo que la imagen T2 de un paciente tendrá menos contraste. A pesar del nombre, las imágenes de RMN T1 y T2 son similares, aunque tienen propósitos diferentes.
 A partir de 2012, el cáncer de cuello uterino es el cuarto cáncer más común en las mujeres de todo el mundo (2,5). En los países en desarrollo, muchas personas aún no tienen acceso a las pruebas de Papanicolaou (5). La mayoría de las muertes por cáncer de cuello uterino (17 de 20) ocurren en estos países (2).
A partir de 2012, el cáncer de cuello uterino es el cuarto cáncer más común en las mujeres de todo el mundo (2,5). En los países en desarrollo, muchas personas aún no tienen acceso a las pruebas de Papanicolaou (5). La mayoría de las muertes por cáncer de cuello uterino (17 de 20) ocurren en estos países (2).


 Facultad de Medicina de la Universidad de Washington
Facultad de Medicina de la Universidad de Washington
 Los potentes imanes que se utilizan durante una resonancia magnética presionan el líquido del oído interno. Esto afecta al sentido del equilibrio y puede provocar vértigo y sensación de caída libre. Esta es una de las principales razones por las que los pacientes pueden experimentar mareos durante una
Los potentes imanes que se utilizan durante una resonancia magnética presionan el líquido del oído interno. Esto afecta al sentido del equilibrio y puede provocar vértigo y sensación de caída libre. Esta es una de las principales razones por las que los pacientes pueden experimentar mareos durante una 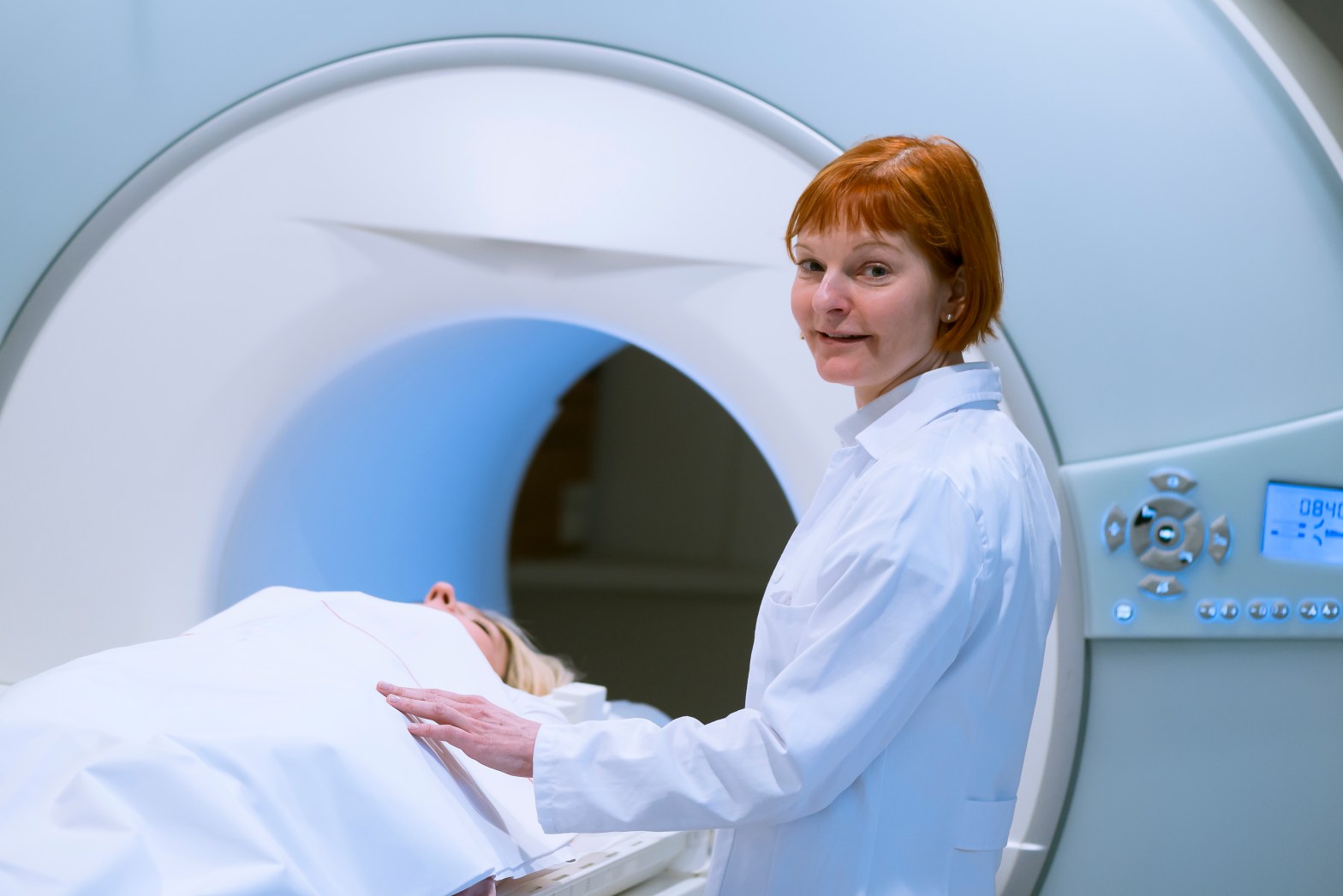
 En algunos casos, el médico puede rechazar una RMN cuando tiene dudas sobre su valor. La resonancia magnética lumbosacra es una prueba diagnóstica que crea imágenes de la región lumbar de la columna vertebral, incluidas las vértebras lumbares, el sacro y el cóccix. El objetivo de esta prueba es identificar cualquier problema potencial en la columna lumbar, como hernias discales, tumores e infecciones. Además, una imagen de RM lumbosacra puede detectar curvaturas anormales o defectos de la columna vertebral.
En algunos casos, el médico puede rechazar una RMN cuando tiene dudas sobre su valor. La resonancia magnética lumbosacra es una prueba diagnóstica que crea imágenes de la región lumbar de la columna vertebral, incluidas las vértebras lumbares, el sacro y el cóccix. El objetivo de esta prueba es identificar cualquier problema potencial en la columna lumbar, como hernias discales, tumores e infecciones. Además, una imagen de RM lumbosacra puede detectar curvaturas anormales o defectos de la columna vertebral. La RMN es una potente herramienta de diagnóstico que produce una imagen tridimensional del tronco cerebral. La RMN puede realizarse con o sin material de contraste, lo que resalta las áreas de interés. Puede ayudar a diagnosticar daños por apoplejía, diagnosticar quistes u otras condiciones médicas. También puede utilizarse para determinar si una derivación ha funcionado correctamente. Además del beneficio de una resonancia magnética, puede ayudar a los médicos a descartar problemas de salud graves, como el cáncer.
La RMN es una potente herramienta de diagnóstico que produce una imagen tridimensional del tronco cerebral. La RMN puede realizarse con o sin material de contraste, lo que resalta las áreas de interés. Puede ayudar a diagnosticar daños por apoplejía, diagnosticar quistes u otras condiciones médicas. También puede utilizarse para determinar si una derivación ha funcionado correctamente. Además del beneficio de una resonancia magnética, puede ayudar a los médicos a descartar problemas de salud graves, como el cáncer.

 La prueba de nitrógeno ureico en sangre normalmente la prescribe un médico y la prueba se realiza con una muestra de sangre que se extrae de una vena del brazo. La extracción de sangre normalmente se lleva a cabo en un entorno médico como el consultorio de un médico o un laboratorio.
La prueba de nitrógeno ureico en sangre normalmente la prescribe un médico y la prueba se realiza con una muestra de sangre que se extrae de una vena del brazo. La extracción de sangre normalmente se lleva a cabo en un entorno médico como el consultorio de un médico o un laboratorio. Si el BUN se mide como parte de una prueba casera, la muestra es una gota de sangre extraída de su dedo.
Si el BUN se mide como parte de una prueba casera, la muestra es una gota de sangre extraída de su dedo.
 Su obstetra y ginecólogo probablemente comenzará haciéndole algunas preguntas generales sobre su historial de salud personal y familiar. Una enfermera u otro profesional de la salud podría quedarse en la habitación con usted y el obstetra/ginecólogo para el examen pélvico.
Su obstetra y ginecólogo probablemente comenzará haciéndole algunas preguntas generales sobre su historial de salud personal y familiar. Una enfermera u otro profesional de la salud podría quedarse en la habitación con usted y el obstetra/ginecólogo para el examen pélvico.