 Puede ayudar a reducir su riesgo de cáncer tomando decisiones saludables como comer bien, mantenerse activo y no fumar. También es importante seguir las pautas de detección recomendadas, que pueden ayudar a detectar ciertos tipos de cáncer de manera temprana.
Puede ayudar a reducir su riesgo de cáncer tomando decisiones saludables como comer bien, mantenerse activo y no fumar. También es importante seguir las pautas de detección recomendadas, que pueden ayudar a detectar ciertos tipos de cáncer de manera temprana.
Ya sea que desee obtener información sobre las opciones de tratamiento, obtener consejos sobre cómo hacer frente a los efectos secundarios o si tiene preguntas sobre el seguro de salud, estamos aquí para ayudarlo.
¿Qué se necesita para burlar al cáncer? Investigar. Hemos invertido más de $5 mil millones en investigación del cáncer desde 1946, todo para encontrar más y mejores tratamientos, descubrir los factores que pueden causar cáncer y mejorar la calidad de vida de los pacientes con cáncer.
No podríamos hacer lo que hacemos sin nuestros voluntarios y donantes. Juntos estamos marcando la diferencia, y usted también puede hacerlo. Conviértase en voluntario, haga una donación deducible de impuestos o participe en un evento de recaudación de fondos para ayudarnos a salvar vidas.
En la Sociedad Estadounidense del Cáncer, tenemos la misión de liberar al mundo del cáncer. Hasta que lo hagamos, estaremos financiando y realizando investigaciones, compartiendo información de expertos, apoyando a los pacientes y difundiendo información sobre la prevención. Todo para que pueda vivir más y mejor.
Resonancia magnética para el cáncer
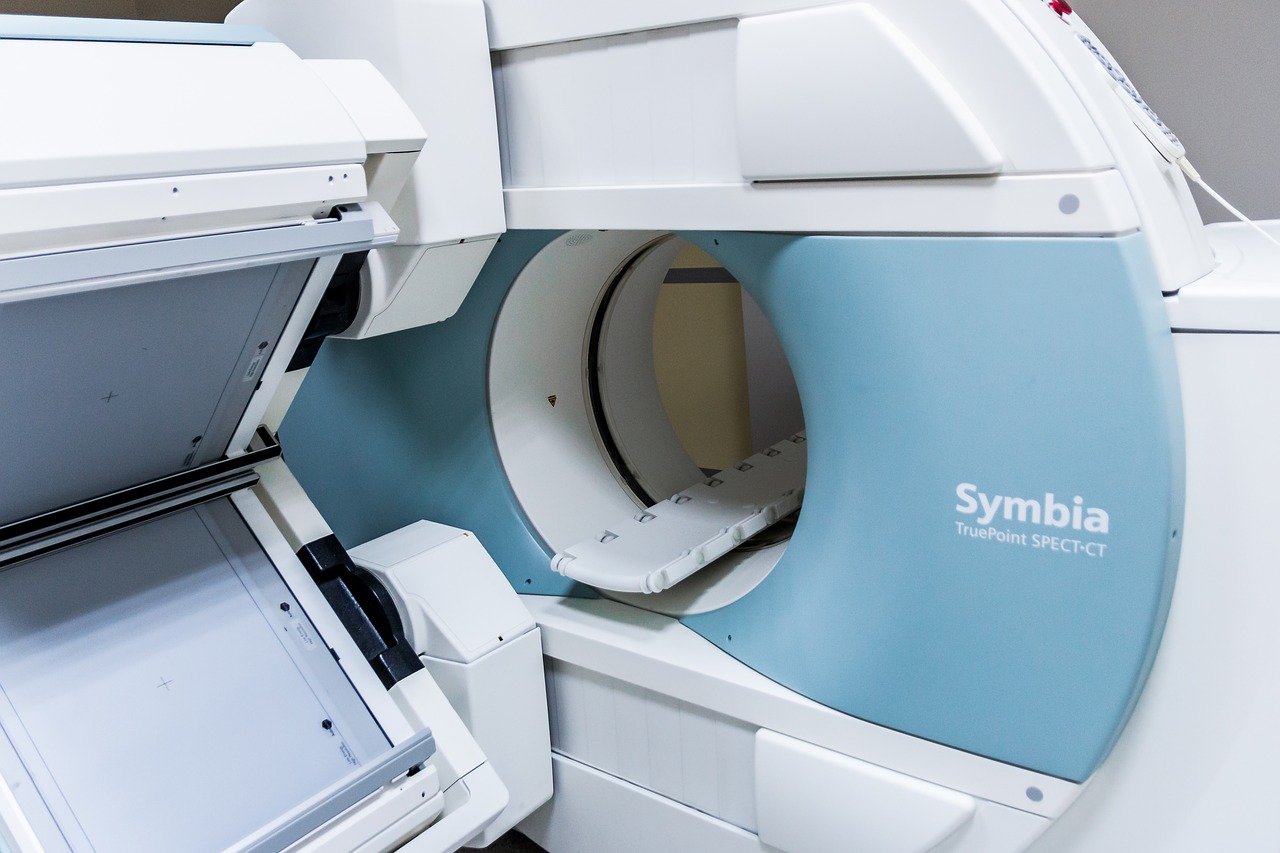
La IRM (también conocida como imágenes por resonancia magnética, resonancia magnética, RM e imágenes por resonancia magnética nuclear [RMN]) ayuda a los médicos a detectar el cáncer en el cuerpo y buscar signos de que se ha propagado. La resonancia magnética también puede ayudar a los médicos a planificar el tratamiento del cáncer, como cirugía o radiación. La resonancia magnética es indolora y no tiene que hacer nada especial para prepararse para esta prueba. Pero es muy importante que informe a su médico y al tecnólogo (la persona que realiza la prueba) si tiene algún metal en el cuerpo.
¿Qué muestra la resonancia magnética?
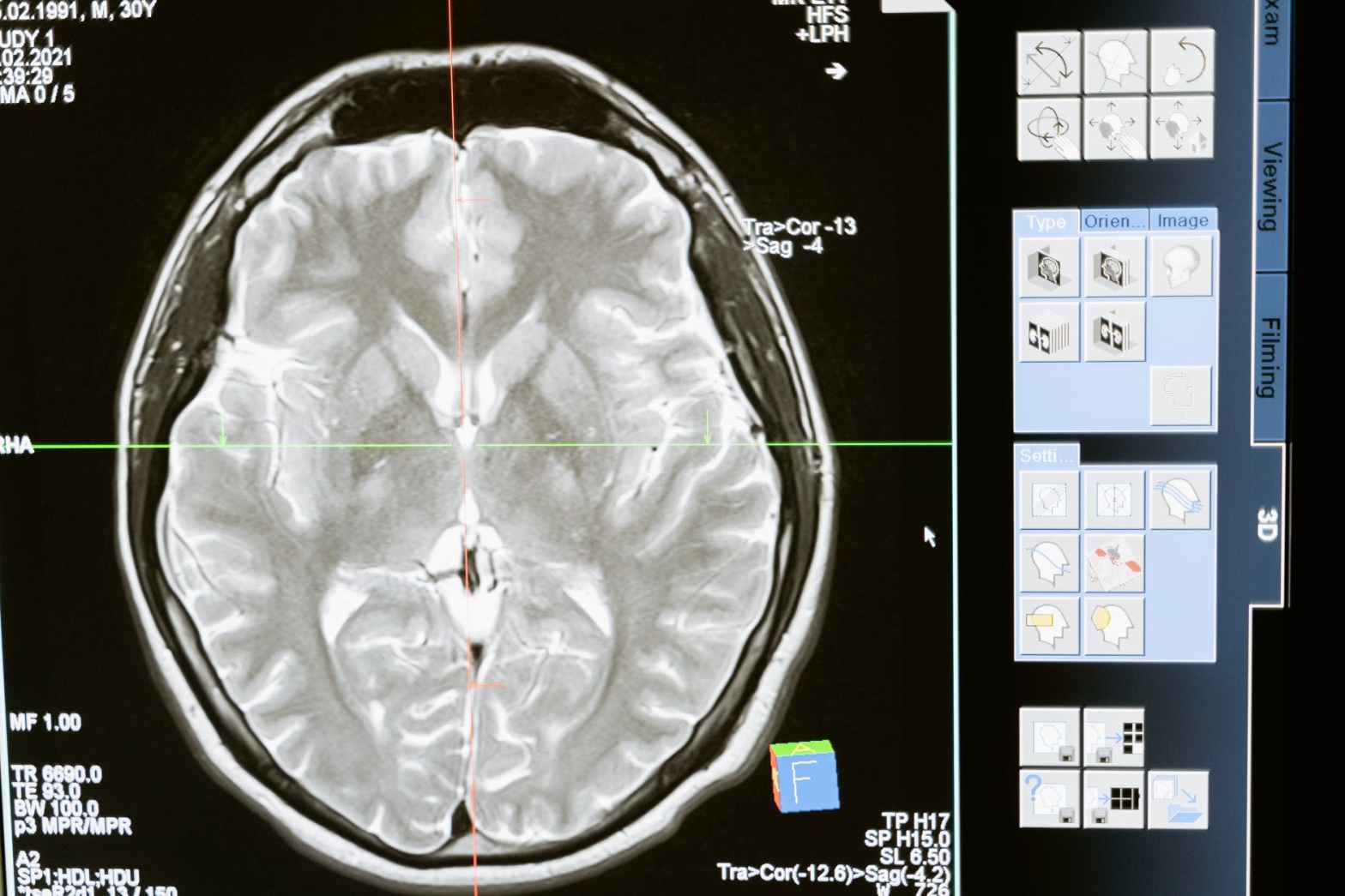
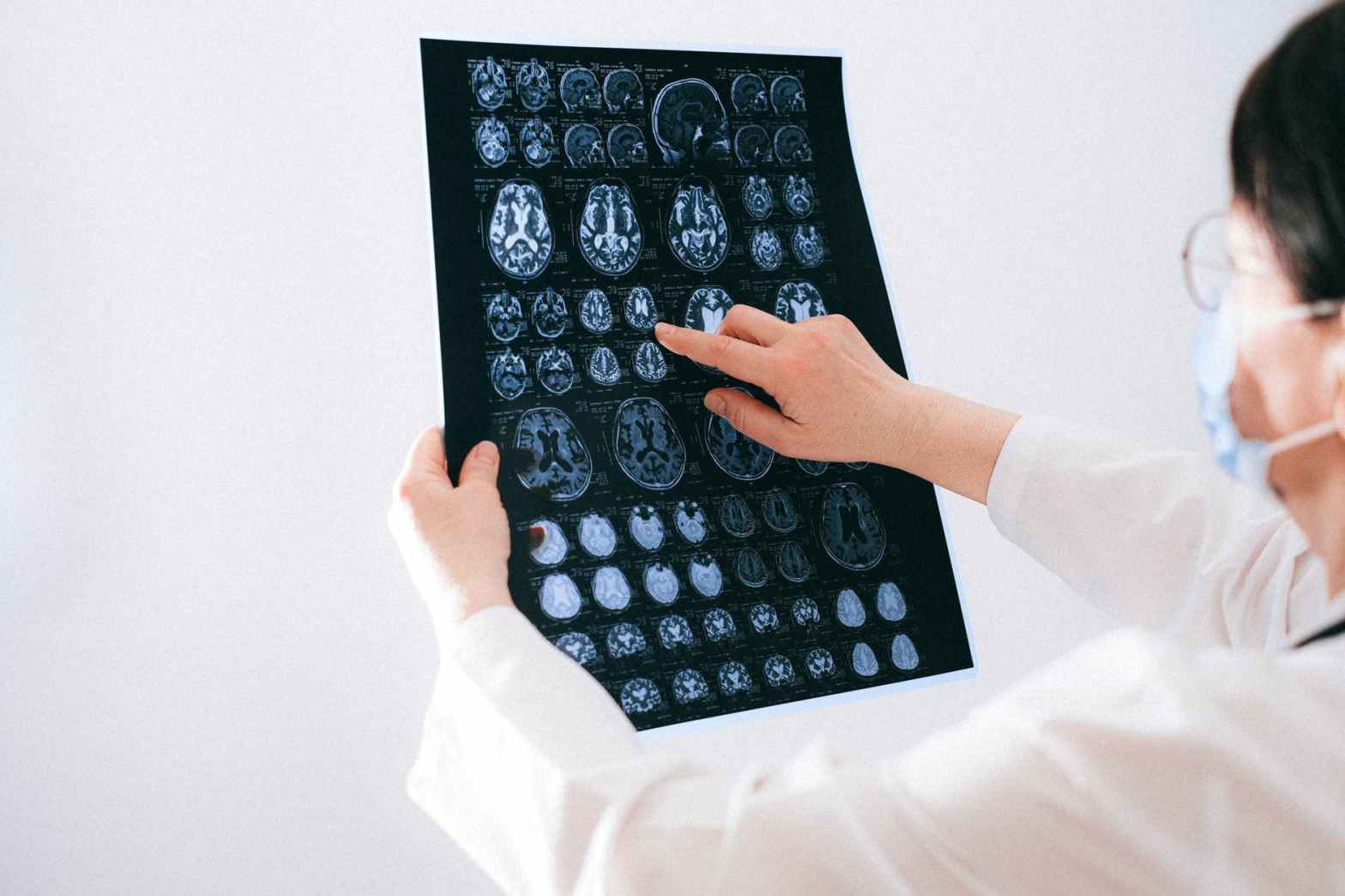
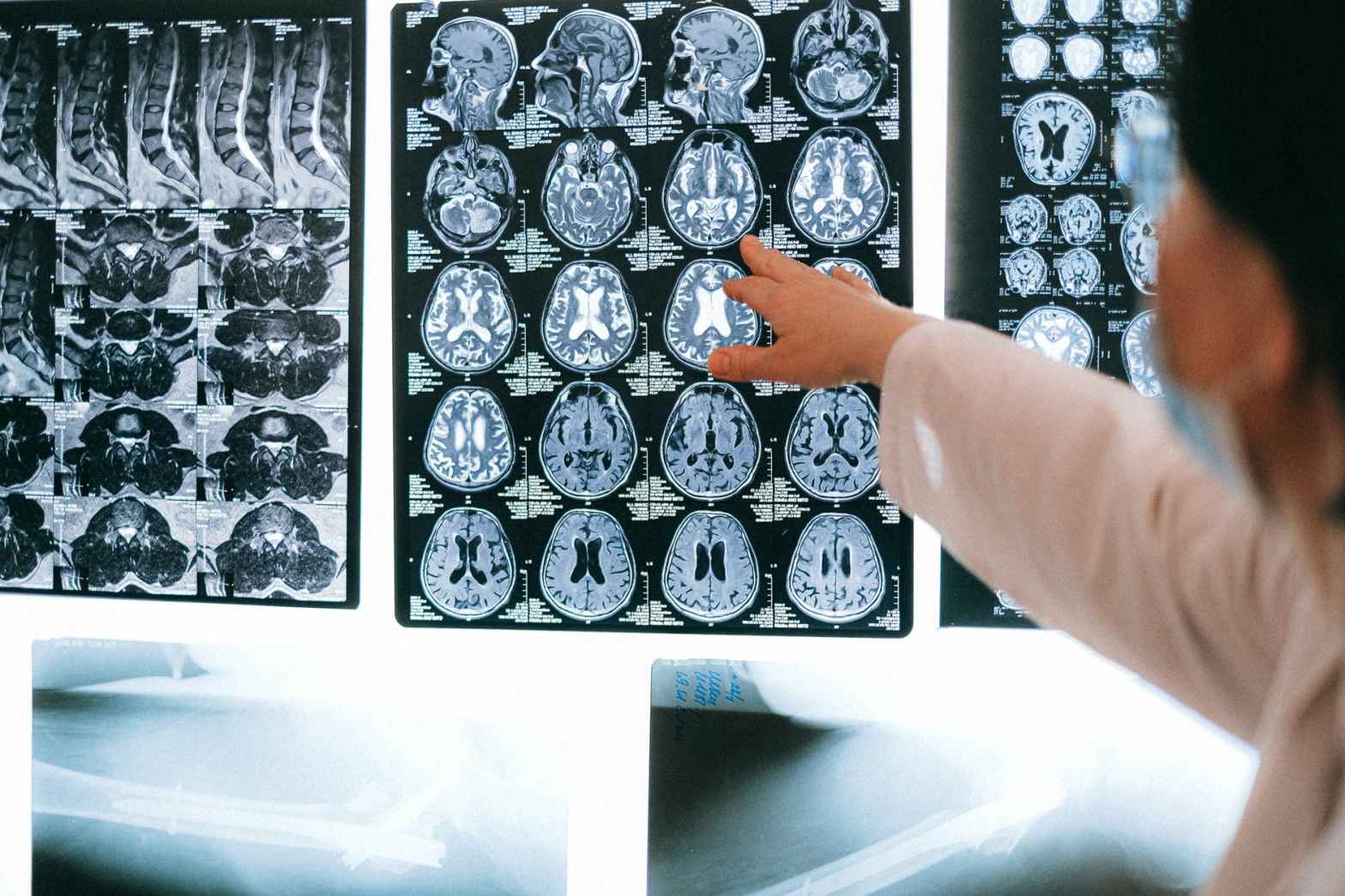
La resonancia magnética crea imágenes transversales de su interior. Pero la resonancia magnética usa imanes potentes para generar las imágenes, no radiación. Una resonancia magnética toma cortes transversales (vistas) desde muchos ángulos, como si alguien estuviera mirando un corte de su cuerpo desde el frente, desde el costado o desde arriba de su cabeza. La resonancia magnética crea imágenes de partes de tejido blando del cuerpo que a veces son difíciles de ver con otras pruebas de imágenes.
La resonancia magnética es muy buena para encontrar y señalar algunos tipos de cáncer. Una resonancia magnética con medio de contraste es la mejor manera de ver los tumores cerebrales y de la médula espinal. Mediante la resonancia magnética, los médicos a veces pueden determinar si un tumor es o no cáncer.
La resonancia magnética también se puede usar para buscar signos de que el cáncer puede haber hecho metástasis (diseminación) desde donde comenzó a otra parte del cuerpo.
Las imágenes de MRI también pueden ayudar a los médicos a planificar tratamientos como cirugía o radioterapia.
(Se puede usar un tipo específico de resonancia magnética para observar el interior del seno. Obtenga más información sobre la resonancia magnética del seno).
¿Cómo funciona la resonancia magnética?
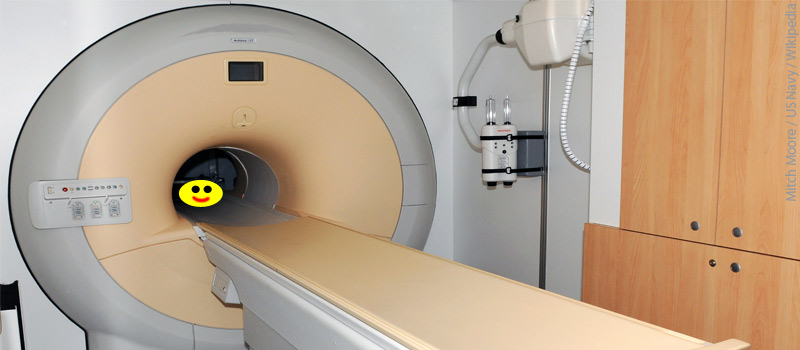
Un escáner de resonancia magnética es un cilindro o tubo largo que contiene un imán grande y muy fuerte. Te acuestas en una mesa que se desliza dentro del tubo y la máquina te rodea con un poderoso campo magnético. La máquina utiliza una poderosa fuerza magnética y una ráfaga de ondas de radiofrecuencia para captar señales de los núcleos (centros) de los átomos de hidrógeno en su cuerpo. Una computadora convierte estas señales en una imagen en blanco y negro.
Los materiales de contraste se pueden colocar en el cuerpo a través de una vena para obtener imágenes más claras. Una vez absorbido por el cuerpo, el contraste acelera la velocidad a la que el tejido responde a las ondas magnéticas y de radio. Las señales más fuertes dan imágenes más claras.
¿Cómo me preparo para una resonancia magnética?
Las resonancias magnéticas se realizan con mayor frecuencia de forma ambulatoria, por lo que no es necesario que esté en un hospital para obtener una.
Por lo general, no necesita seguir una dieta especial ni hacer nada para prepararse para una resonancia magnética, pero siga las instrucciones que le den.
Si estar en un espacio pequeño y cerrado es un problema para usted (tiene claustrofobia), es posible que deba tomar medicamentos para ayudarlo a relajarse mientras está en el escáner. A veces, hablar con el tecnólogo o un consejero de pacientes, o ver la máquina de resonancia magnética antes de la prueba puede ayudar. En algunos casos, puede programar una resonancia magnética abierta que permita más espacio alrededor de su cuerpo (vea la siguiente sección).
A veces, se usa un material de contraste para la resonancia magnética. Es posible que tenga que tragar el contraste o que le coloquen un catéter intravenoso (IV) en una vena del brazo para que el contraste pueda administrarse en el torrente sanguíneo. El material de contraste utilizado para un examen de resonancia magnética se llama gadolinio. (Esto no es lo mismo que el tinte de contraste que se usa en las tomografías computarizadas). Informe a su médico y al tecnólogo si tiene algún tipo de alergia o si ha tenido problemas con algún medio de contraste usado en pruebas de imágenes en el pasado.
Si tiene alguno de estos implantes, ni siquiera debe ingresar al área de exploración de resonancia magnética a menos que se lo indique un radiólogo o tecnólogo que sepa que tiene:
También asegúrese de que el tecnólogo sepa si tiene otros objetos metálicos permanentes, como clips quirúrgicos, grapas, tornillos, placas o stents; articulaciones artificiales; fragmentos de metal (metralla); tatuajes o maquillaje permanente; válvulas cardíacas artificiales; puertos de infusión implantados; estimuladores nerviosos implantados; y así.
Es posible que deba hacerse una radiografía para verificar si hay objetos metálicos si tiene alguna duda.
¿Cómo es hacerse una resonancia magnética?
Es posible que le pidan que se desnude y se ponga una bata u otra ropa sin cierres ni metal. Asegúrese de quitar cualquier objeto de metal que pueda, como pinzas para el cabello, joyas, trabajos dentales y perforaciones en el cuerpo. Antes de la exploración, el tecnólogo le preguntará si tiene algún metal en su cuerpo.
Se acostará en una mesa estrecha y plana. El tecnólogo puede usar correas o almohadas para que se sienta cómodo y evitar que se mueva. La mesa se desliza en un cilindro largo y estrecho. La parte de su cuerpo que se está escaneando estará en el centro del cilindro. La parte escaneada de su cuerpo puede sentirse un poco caliente durante la prueba, esto es normal y no debe preocuparse.
Estará solo en la sala de examen, pero puede hablar con el tecnólogo, quien puede verlo y escucharlo en todo momento.
La prueba es indolora, pero debe acostarse dentro del cilindro con su superficie a unas pocas pulgadas de su cara. Es importante permanecer muy quieto mientras se toman las imágenes, lo que puede tomar algunos minutos a la vez. Es posible que se le pida que contenga la respiración durante ciertas partes de la prueba. Dígale al tecnólogo si necesita mudarse o tomar un descanso.
La máquina hace ruidos fuertes, golpes, chasquidos y zumbidos, muy parecidos al sonido de una lavadora, cuando el imán se enciende y se apaga. Es posible que le den tapones para los oídos o auriculares con música para bloquear el ruido durante la exploración.
Las máquinas de resonancia magnética abiertas especiales que son menos restrictivas pueden ser más fáciles para algunas personas. Estas máquinas reemplazan el cilindro angosto con un anillo más grande. Este diseño reduce el sonido de los golpes y la sensación de estar acostado en un espacio cerrado. Pero la máquina no crea un campo magnético tan fuerte y es posible que las imágenes no sean tan claras o detalladas como lo son con la resonancia magnética estándar. A veces, esto puede llevar a que se vuelva a escanear en una máquina de resonancia magnética estándar.
¿Cuánto dura una resonancia magnética?
Las resonancias magnéticas suelen tardar entre 45 y 60 minutos, pero a veces pueden tardar hasta 2 horas. Después de la prueba, es posible que se le pida que espere mientras se revisan las imágenes para asegurarse de que estén claras y muestren toda la parte del cuerpo. Si no es así, es posible que se necesiten más imágenes.
¿Cuáles son las posibles complicaciones de una resonancia magnética?
Las personas pueden lesionarse en las máquinas de resonancia magnética si introducen elementos metálicos en la habitación o si otras personas dejan elementos metálicos en la habitación.
Algunas personas se ponen muy inquietas e incluso entran en pánico cuando se acuestan dentro del escáner de resonancia magnética.
Algunas personas reaccionan al material de contraste. Tales reacciones pueden incluir:
Asegúrese de informar a su equipo de atención médica si tiene alguno de estos síntomas o nota cualquier otro cambio después de recibir el material de contraste.
El gadolinio, el material de contraste que se usa para la resonancia magnética, puede causar una complicación especial cuando se administra a pacientes en diálisis o que tienen problemas renales graves, por lo que rara vez se administra a estas personas. Su médico discutirá esto con usted si tiene problemas renales graves y necesita una resonancia magnética con contraste.
Pequeñas cantidades de gadolinio pueden permanecer en el cerebro, los huesos, la piel y otras partes del cuerpo durante mucho tiempo (varios meses o años) después de la prueba. No se sabe si esto podría tener algún efecto sobre la salud, pero hasta ahora, los estudios no han encontrado ningún efecto nocivo en pacientes con riñones normales.


 El tratamiento de la DT1 tiene que ver con la cantidad (dosis) y el momento de la insulina, así como con la mejor manera de obtener la dosis correcta de esta hormona esencial para garantizar que la glucosa que circula en la sangre pueda ser absorbida adecuadamente por su cuerpo. La glucosa es la principal fuente de energía (azúcar) que su cuerpo usa para mantener todas las funciones clave funcionando correctamente. El truco es que para que su cuerpo absorba y use correctamente la glucosa en la sangre, se requiere insulina para que esta reacción funcione.
El tratamiento de la DT1 tiene que ver con la cantidad (dosis) y el momento de la insulina, así como con la mejor manera de obtener la dosis correcta de esta hormona esencial para garantizar que la glucosa que circula en la sangre pueda ser absorbida adecuadamente por su cuerpo. La glucosa es la principal fuente de energía (azúcar) que su cuerpo usa para mantener todas las funciones clave funcionando correctamente. El truco es que para que su cuerpo absorba y use correctamente la glucosa en la sangre, se requiere insulina para que esta reacción funcione.



 Nuffield Health se ocupa de su salud y bienestar de maneras que van más allá de ponerlo en forma y recuperarlo, eso es lo que nos convierte en especialistas en usted.
Nuffield Health se ocupa de su salud y bienestar de maneras que van más allá de ponerlo en forma y recuperarlo, eso es lo que nos convierte en especialistas en usted.
 En el programa de resonancia magnética, los cursos se imparten a través de una combinación de clases presenciales y virtuales, sesiones de laboratorio dentro y fuera del campus, capacitación práctica clínica y estudio en línea. Los estudiantes aprenderán en una variedad de entornos clínicos, desde centros de trauma ocupados hasta clínicas ambulatorias en Alberta y Saskatchewan.
En el programa de resonancia magnética, los cursos se imparten a través de una combinación de clases presenciales y virtuales, sesiones de laboratorio dentro y fuera del campus, capacitación práctica clínica y estudio en línea. Los estudiantes aprenderán en una variedad de entornos clínicos, desde centros de trauma ocupados hasta clínicas ambulatorias en Alberta y Saskatchewan.