Aproximadamente 77 millones en India padecen Diabetes, la mayoría de ellos en el área urbana, lo que lo convierte en el país con el mayor número de diabéticos en el mundo. La Diabetes tipo 2, en la que el cuerpo se vuelve resistente a la acción de la insulina, lo que conduce a un aumento de los niveles de azúcar en la sangre, es más común en nuestro país.

¿Qué es la Diabetes Mellitus?
La diabetes, también llamada diabetes mellitus, es un grupo de enfermedades metabólicas crónicas que resultan en niveles altos de azúcar (glucosa) en la sangre. Nuestro cuerpo tiene una hormona llamada insulina que baja los niveles de azúcar en la sangre. En la diabetes mellitus, el cuerpo no produce suficiente insulina o no puede usarla de manera efectiva, lo que resulta en un aumento de los niveles de glucosa en la sangre. Si no se trata, esto puede causar daño a los nervios, los ojos, los riñones y otros órganos.
En India aproximadamente 77 millones de personas padecen esta condición de salud, la mayoría en el área urbana, lo que lo convierte en el país con mayor número de diabéticos en el mundo.
Diferentes tipos de Diabetes:
Tipos 1 Diabetes, una enfermedad autoinmune, donde las células del páncreas se destruyen, lo que resulta en una disminución o nula producción de insulina. Las personas diagnosticadas con diabetes tipo 1 deben controlar su glucosa en sangre inyectándose insulina. Este es también uno de los tipos más comunes de diabetes en personas menores de 30 años, pero puede ocurrir a cualquier edad.
Diabetes tipo 2 en la que el cuerpo se vuelve resistente a la acción de la insulina, lo que provoca un aumento de los niveles de azúcar en la sangre. En esta condición, el páncreas produce insulina pero en cantidades inadecuadas o la insulina no funciona de manera efectiva. Tiene lugar en adultos mucho mayores, alguien mayor de 40 años, pero también puede ocurrir incluso en la infancia. La diabetes tipo 2 se puede controlar con algunos ajustes en el estilo de vida, como una dieta saludable, ejercicio y control del peso.
La prediabetes ocurre cuando el nivel de azúcar en la sangre es más alto de lo normal, pero no lo suficientemente alto como para diagnosticar diabetes tipo 2.
La diabetes gestacional es un nivel alto de azúcar durante el embarazo causado por la producción de hormonas que bloquean la insulina por parte de la placenta. Es posible que no experimenten ninguno de los síntomas de la diabetes.
La Diabetes Mellitus tipo 2 es la más común en nuestro país. Los factores de riesgo incluyen la obesidad, un estilo de vida sedentario, antecedentes familiares, edad, hipertensión arterial o colesterol y, en cierta medida, la raza.
Síntomas de la diabetes
Los síntomas de la diabetes están relacionados con los niveles altos de azúcar en la sangre y, a su vez, en la orina. Éstos incluyen:
– Aumento del hambre – Aumento de la sed – Urgencias frecuentes de orinar – Fatiga extrema – Pérdida de peso – Cicatrización de heridas retrasada o lenta – Visión borrosa
Síntomas de diabetes mellitus en hombres.
Los síntomas de la diabetes específicos de los hombres incluyen disfunción eréctil y disminución de la masa o fuerza muscular.
Síntomas de diabetes mellitus en mujeres.
En las mujeres, los síntomas específicos de la diabetes incluyen infecciones urinarias, candidiasis y picazón en la piel seca. Los síntomas de la diabetes en las mujeres varían, aquí están los más comunes en cada tipo.
1: Síntomas de diabetes tipo 1
– Sed creciente – Hambre frecuente – Pérdida de peso involuntaria – Visión borrosa – Cansancio – Micción recurrente – Cambios de humor
2: Síntomas de la diabetes tipo 2
– Aumento del hambre – Urgencia frecuente de orinar – Cansancio, fatiga – Llagas que tardan demasiado en sanar – Sed instantánea
3: Síntomas de la diabetes gestacional
Las mujeres con diabetes gestacional no muestran signos ni síntomas. El diagnóstico de diabetes gestacional se realiza durante una prueba de glucosa en sangre de rutina o una prueba de tolerancia oral a la glucosa, o no se puede adivinar por los cambios observados en el cuerpo.
¿Cuáles son las causas de la diabetes mellitus?
Los médicos aún desconocen las causas precisas de la diabetes mellitus. Sin embargo, los factores de riesgo pueden ayudar a crear un mapa de los principales problemas que pueden aumentar las posibilidades de ser más propensos a la diabetes. Estas son las principales causas de la diabetes:
1: Hereditario –
La historia familiar juega una causa importante en la diabetes en su próxima generación. Si tiene antecedentes familiares o personales de diabetes gestacional, entonces tiene un mayor riesgo.
2: Carrera-
Pertenecer a la raza afroamericana o hispana, nativa americana, isleña del Pacífico o asiático-americana aumenta el riesgo de contraer diabetes.
Enfermedad autoinmune : un autoataque en las partes del cuerpo también puede causar diabetes. La diabetes tipo 1 es una enfermedad autoinmune causada por la falta de producción de insulina por parte del páncreas.
Edad –
El riesgo de desarrollar aumenta con la edad.
3: Lesión –
Cualquier daño al páncreas puede causar diabetes tipo 1 por infección, tumor, accidente o procedimientos quirúrgicos.
4: Otros factores de riesgo causados por cambios físicos
– Fumar – Presión arterial alta – Niveles anormales de colesterol o triglicéridos en la sangre – Obesidad – Ingesta de medicamentos, como esteroides
Nota : el azúcar no siempre es la causa principal de la diabetes, aunque consumir muchos alimentos azucarados definitivamente puede causar caries, pero no causará diabetes.
¿Cuáles son las complicaciones de la Diabetes Mellitus?
La diabetes también invita a varios otros riesgos de problemas de salud graves que hacen que la condición sea más desafiante. Uno de ellos es la presión arterial alta, que puede provocar daños en los órganos y tejidos de todo el cuerpo. Afortunadamente, con el tratamiento adecuado y el ajuste del estilo de vida, podemos prevenir la aparición de complicaciones.
Estas son las complicaciones asociadas con la diabetes.
– Neuropatía – Nefropatía – Pérdida de la audición – Retinopatía y pérdida de la visión – Depresión – Demencia – Enfermedad cardíaca, accidente cerebrovascular y ataque cardíaco – Condiciones de la piel- Complicaciones oculares como cataratas y glaucoma – Complicaciones en los pies – Presión arterial alta
Tratamiento de la diabetes
La diabetes no se puede erradicar por completo, una vez que se ha producido. Sin embargo, se puede tratar y controlar tomando medidas beneficiosas para prevenirlo. Estos son algunos cambios de estilo de vida recomendados por los médicos para controlar la diabetes.
– Trate de mantener sus niveles de glucosa en sangre normales, si es posible. Puedes manejarlo a través de una dieta balanceada junto con medicación y actividad. – Equilibra tu presión arterial, mantenla bajo perfecto control. Nunca debe llegar más allá del límite de 140/90: trabaje para reducir los problemas de salud causados por el desarrollo de diabetes para detener el empeoramiento de la condición. – Mantener niveles normales de colesterol y triglicéridos (lípidos) en sangre. – No aumente su peso, aunque puede ser difícil debido al hambre frecuente causada por la diabetes. Entonces, para mantener un peso normal, se recomienda hacer ejercicio regularmente. – Controle constantemente sus niveles de glucosa en sangre y presión arterial en casa, en lugar de chequeos médicos mensuales. Ayuda a tomar medidas inmediatas. – Planifica qué y cuánto quieres comer en cada intervalo. Seguir una dieta equilibrada y un plan de alimentación es imprescindible. – No olvide mantener las citas de rutina con su proveedor de atención médica y visitar las pruebas de laboratorio regulares según lo prescrito por su médico.
Tratamiento de la diabetes con medicamentos.
Diabetes tipo 1
Uno de los mejores tratamientos a través de la medicación de la diabetes tipo 1 es la insulina. Ayuda a reemplazar el trabajo del páncreas, la principal causa de esta condición. Hay cuatro tipos principales de insulina recetados y comúnmente utilizados por los pacientes diabéticos. Cada uno de ellos se diferencia por la rapidez con que actúan y su duración de larga duración.
1: Insulina de acción rápida –
Funciona en 15 minutos, mientras que dura de 3 a 4 horas.
2: Insulina de acción prolongada –
Funciona unas pocas horas después de la inyección y dura 24 horas y más.
3: Insulina de acción corta –
Funciona en 30 minutos y dura de 6 a 7 horas.
4: Insulina de acción intermedia –
Funciona dentro de 1 a 2 horas mientras dura 18 horas.
Diabetes tipo 2
Aquí hay un medicamento conocido para tratar la diabetes tipo 2. Consulte a su médico antes de tomarlos para evitar cualquier complicación.
1: Inhibidores de la alfa-glucosidasa –
Ayuda a reducir la descomposición del cuerpo de alimentos a base de almidón y azúcar. Los medicamentos incluyen Acarbose (Precose) y miglitol (Glyset).
2: inhibidores de DPP-4-
Mejora el nivel de azúcar en la sangre sin dejarlo demasiado bajo. Los ejemplos incluyen linagliptina, saxagliptina y sitagliptina.
3: Biguanidas –
Ayuda a reducir la cantidad de glucosa de lo que produce el hígado. Los ejemplos incluyen metformina (Glucophage).
4: Meglitinidas –
Estimula el páncreas para aumentar la producción de más insulina. Los ejemplos incluyen nateglinida (Starlix) y repaglinida (Prandin).
5: Sulfonilureas –
Las sulfonilureas también ayudan a que el páncreas segregue más insulina. Los ejemplos incluyen gliburida (DiaBetaGlynase), glimepirida (Amaryl) y glipizida (Glucotrol).
6: inhibidores de SGLT2 –
Promover más liberación de glucosa en la orina. Los ejemplos incluyen canagliflozina (Invokana) y dapagliflozina (Farxiga).
7: Péptidos similares al glucagón –
Altera la forma en que nuestro cuerpo produce insulina. Los ejemplos incluyen Dulaglutide (Tricity), liraglutide (Victoza) y Exenatide (Byetta).
8: Tiazolidinedionas-
Hacer que la insulina funcione de manera efectiva. Los ejemplos incluyen pioglitazona (Actos) y rosiglitazona (Avandia).
El tipo 1 se maneja con terapia de insulina. El tipo 2 puede controlarse con cambios en la dieta y el estilo de vida o medicamentos para reducir el azúcar en la sangre si estos no funcionan.
La Diabetes Mellitus tipo 2 es una de las principales preocupaciones de la población anciana, siendo la enfermedad más común que afecta a las personas de este grupo de edad. En India, se encontró que la tasa de prevalencia del Tipo 2 en la población de edad avanzada es de alrededor del 30%. La enfermedad y sus complicaciones afectan la calidad de vida de los ancianos. La diabetes también aumenta el riesgo de mortalidad cardiovascular.
Preguntas frecuentes sobre diabetes mellitus
P 1. ¿Cuál es la diferencia entre diabetes y diabetes mellitus?
Respuesta Diabetes y Diabetes mellitus son las mismas palabras. Diabetes se deriva del latín, que significa pasar por un sifón, es decir, una gran cantidad de producción de orina por parte de los riñones. Mientras que el término Mellitus, en latín, significa dulce.
P 2. ¿Cuáles son los seis síntomas de la diabetes mellitus?
Respuesta Los síntomas más comunes de la diabetes mellitus son los siguientes:
– Urgencia frecuente de orinar – Pérdida drástica de peso – Hambre instantánea – Sed excesiva- Cambio en la visión – Entumecimiento en manos o pies
P 3.¿Qué sucede en la diabetes mellitus?
Respuesta La diabetes mellitus es una enfermedad que hace que nuestro cuerpo se quede sin energía incluso después de consumir alimentos. Ocurre cuando el páncreas produce muy poca o nada de insulina.
P 4: ¿Se puede curar la diabetes mellitus?
Respuesta ¡No! La diabetes mellitus aún no tiene cura. Pero se puede tratar con éxito y controlar el empeoramiento. Puede mantener la diabetes bajo control controlando su nivel de glucosa en la sangre de la manera más normal posible con una dieta balanceada y haciendo actividad física con regularidad.
P 5: ¿Cuáles son los 3 signos de la diabetes mellitus?
Respuesta Los tres grandes signos de diabetes que lo dicen todo son:
– Poliuria – urgencia de orinar con frecuencia, especialmente por la noche – Polidipsia – Sed excesiva y necesidad de beber líquidos – Polifagia – Hambre recurrente
P 6: ¿Cuáles son las complicaciones de la diabetes mellitus?
Respuesta Estas son las principales complicaciones de la diabetes mellitus:
– Daño nervioso (nefropatía) – Problemas cardiovasculares – Daño renal – Daño en los pies – Enfermedad de Alzheimer – Afecciones de la piel – Discapacidad auditiva
P 7: ¿Cómo se siente cuando su nivel de azúcar en la sangre es demasiado alto?
Respuesta Cuando su nivel de azúcar en la sangre es demasiado alto, sentirá sed excesiva, necesidad frecuente de orinar y cansancio extremo.
P 8: ¿Cuál es el manejo de enfermería de la diabetes mellitus?
Respuesta Los objetivos de planificación de la gestión de enfermería en la India para pacientes con diabetes incluyen un tratamiento eficaz para normalizar la glucosa en sangre y reducir las complicaciones mediante el reemplazo de insulina, una dieta saludable y nutritiva y ejercicio regular.
P 9: ¿Cuál es el tratamiento de primera línea para la diabetes?
Respuesta La primera línea de tratamiento para la diabetes tipo 2 es generalmente la medicación de metformina. Actúa reduciendo la producción de glucosa en el hígado y mejorando la sensibilidad del cuerpo a la insulina.
P 10: ¿Cómo se puede curar la diabetes tipo 2 de forma permanente?
Respuesta No, no existe una cura permanente para la diabetes tipo 2, pero las investigaciones han demostrado que es posible que algunas personas la reviertan. Mediante la ingesta de una dieta sana y equilibrada, la pérdida de peso y el ejercicio regular, podemos alcanzar con éxito los niveles normales de azúcar en la sangre sin la ayuda de medicamentos.
P 11: ¿La miel es buena para los diabéticos?
Respuesta Siendo realistas, no hay ningún beneficio en sustituir el azúcar por miel cuando se tiene diabetes. Ambos ingredientes aumentan nuestro nivel de azúcar en la sangre.
Las personas mayores con diabetes requieren una atención especial. Las enfermeras domiciliarias de Emoha Elder Care están médicamente capacitadas para atender a estos pacientes. Desde asegurarse de que sus medicamentos o insulina se estén tomando a tiempo hasta garantizar su seguridad y estar atento a cualquier complicación relacionada, se asegurarán de que el anciano a su cargo tenga todas sus necesidades cubiertas.





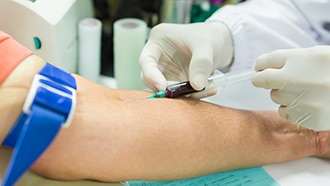 Los médicos suelen utilizar la prueba de glucosa en plasma en ayunas (FPG) o la prueba A1C para diagnosticar la prediabetes. Con menos frecuencia, los médicos usan la prueba de tolerancia a la glucosa oral (OGTT), que es más costosa y no tan fácil de realizar.
Los médicos suelen utilizar la prueba de glucosa en plasma en ayunas (FPG) o la prueba A1C para diagnosticar la prediabetes. Con menos frecuencia, los médicos usan la prueba de tolerancia a la glucosa oral (OGTT), que es más costosa y no tan fácil de realizar.
 Nuestros editores revisarán lo que ha enviado y determinarán si revisan el artículo.
Nuestros editores revisarán lo que ha enviado y determinarán si revisan el artículo. Nuestros editores revisarán lo que ha enviado y determinarán si revisan el artículo.
Nuestros editores revisarán lo que ha enviado y determinarán si revisan el artículo.