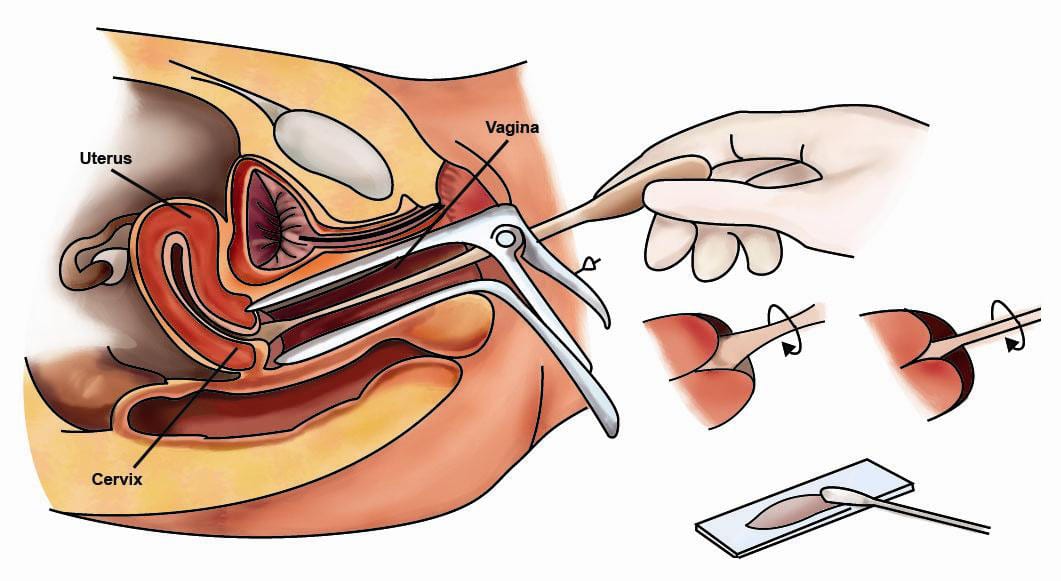
 La citología cervicovaginal es un examen importante para la salud de las mujeres, que se utiliza para detectar el cáncer cervical y otras afecciones ginecológicas. Después de realizar una citología, es normal que las mujeres se sientan ansiosas por conocer los resultados. Sin embargo, a menudo es difícil entender lo que los resultados significan y cómo interpretarlos.
La citología cervicovaginal es un examen importante para la salud de las mujeres, que se utiliza para detectar el cáncer cervical y otras afecciones ginecológicas. Después de realizar una citología, es normal que las mujeres se sientan ansiosas por conocer los resultados. Sin embargo, a menudo es difícil entender lo que los resultados significan y cómo interpretarlos.
En primer lugar, es importante tener en cuenta que los resultados de la citología cervicovaginal pueden variar. Algunos resultados pueden indicar la presencia de una infección o una lesión precancerosa, mientras que otros pueden ser normales y no requerir tratamiento.
Si los resultados de la citología son normales, citologia cervicovaginal significa que no se han encontrado células anormales en el cuello uterino. Esto es una buena noticia, ya que significa que no hay evidencia de una enfermedad o afección ginecológica. Sin embargo, es importante seguir realizando citologías regularmente para garantizar que se mantenga la salud del cuello uterino.
Si los resultados de la citología indican la presencia de una infección, significa que se han encontrado células anormales en el cuello uterino que pueden ser causadas por una infección, como la candidiasis o la tricomoniasis. En este caso, el médico recetará un tratamiento para tratar la infección.
Si los resultados de la citología indican la presencia de una lesión precancerosa, significa que se han encontrado células anormales en el cuello uterino que pueden convertirse en cáncer en un futuro cercano. En este caso, es probable que se necesite una biopsia para confirmar la presencia de cáncer y determinar el mejor curso de acción.
Es importante tener en cuenta que los resultados de la citología cervicovaginal no siempre son definitivos. A veces, los resultados pueden ser inciertos o no concluyentes, lo que significa que se requiere una evaluación adicional. En estos casos, es posible que se necesite realizar una biopsia o una citología adicional para obtener un diagnóstico preciso.
En resumen, los resultados de la citología cervicovaginal pueden variar y pueden ser difíciles de interpretar. Es importante hablar con el médico para obtener una explicación clara y detallada de los resultados.
 En resumen, es importante ser consciente de cómo el estrés puede afectar los niveles de
En resumen, es importante ser consciente de cómo el estrés puede afectar los niveles de 

 El colesterol HDL se produce naturalmente en el cuerpo y también puede ser obtenido a través de la dieta. Algunos alimentos ricos en colesterol HDL incluyen pescado graso, nueces, semillas, aguacates y aceite de oliva. Además, ejercitarse regularmente y evitar el tabaco también pueden ayudar a aumentar los niveles de colesterol HDL en el cuerpo.
El colesterol HDL se produce naturalmente en el cuerpo y también puede ser obtenido a través de la dieta. Algunos alimentos ricos en colesterol HDL incluyen pescado graso, nueces, semillas, aguacates y aceite de oliva. Además, ejercitarse regularmente y evitar el tabaco también pueden ayudar a aumentar los niveles de colesterol HDL en el cuerpo. El análisis de la biometría hematíca puede detectar una variedad de enfermedades, incluyendo anemia, infecciones, trastornos de la sangre, cáncer y enfermedades autoinmunitarias. Por ejemplo, una disminución en la cantidad de glóbulos rojos puede indicar anemia, mientras que un aumento en el número de glóbulos blancos puede ser un signo de infección o de un trastorno autoinmunitario.
El análisis de la biometría hematíca puede detectar una variedad de enfermedades, incluyendo anemia, infecciones, trastornos de la sangre, cáncer y enfermedades autoinmunitarias. Por ejemplo, una disminución en la cantidad de glóbulos rojos puede indicar anemia, mientras que un aumento en el número de glóbulos blancos puede ser un signo de infección o de un trastorno autoinmunitario. El Dímero D es un marcador importante en la atención médica, especialmente en el tratamiento de enfermedades tromboembólicas. La trombosis y los eventos tromboembólicos son problemas graves de salud que pueden tener graves consecuencias. Afortunadamente, la medicina moderna ha avanzado en la identificación de marcadores de riesgo para estos problemas, y el Dímero D es uno de ellos.
El Dímero D es un marcador importante en la atención médica, especialmente en el tratamiento de enfermedades tromboembólicas. La trombosis y los eventos tromboembólicos son problemas graves de salud que pueden tener graves consecuencias. Afortunadamente, la medicina moderna ha avanzado en la identificación de marcadores de riesgo para estos problemas, y el Dímero D es uno de ellos. El cáncer cervical es una enfermedad potencialmente mortal, y la citología cervicovaginal es una forma efectiva de prevenirlo. La prueba puede detectar cambios en las células temprano, antes de que se conviertan en un problema más grave. Además, el examen también ayuda a detectar infecciones vaginales, como la clamidia y el virus del papiloma humano (VPH), que pueden aumentar el riesgo de cáncer cervical.
El cáncer cervical es una enfermedad potencialmente mortal, y la citología cervicovaginal es una forma efectiva de prevenirlo. La prueba puede detectar cambios en las células temprano, antes de que se conviertan en un problema más grave. Además, el examen también ayuda a detectar infecciones vaginales, como la clamidia y el virus del papiloma humano (VPH), que pueden aumentar el riesgo de cáncer cervical.