En el campo de la medicina y la salud, es fundamental comprender los diversos tipos de análisis de sangre disponibles para evaluar la salud de un paciente y diagnosticar afecciones médicas. Dos de los exámenes de sangre más comunes son la química sanguínea y la biometría hemática. Aunque ambas pruebas implican el estudio de la sangre, tienen propósitos y enfoques diferentes. En este artículo, exploraremos en detalle la diferencia entre la química sanguínea y la biometría hemática, proporcionando una visión integral de estos dos procedimientos médicos.
![]() La Química Sanguínea
La Química Sanguínea
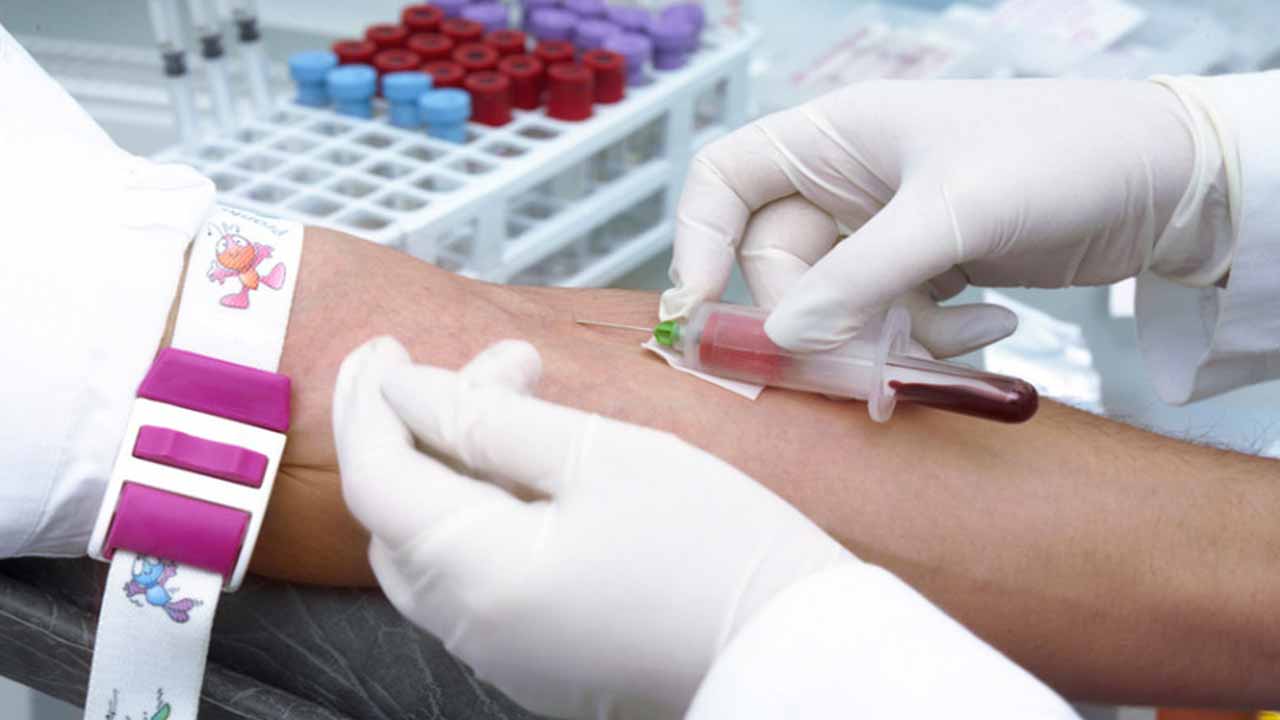
La química sanguínea, también conocida como perfil bioquímico o perfil metabólico, es un análisis de sangre que se enfoca en evaluar la composición química de la sangre. Este examen se realiza mediante la extracción de una pequeña muestra de sangre del paciente y su posterior análisis en el laboratorio. La química sanguínea proporciona información valiosa sobre el funcionamiento de varios órganos y sistemas en el cuerpo humano.
Este análisis evalúa una amplia gama de parámetros sanguíneos, como los niveles de glucosa, lípidos (colesterol y triglicéridos), proteínas, electrolitos (como sodio y potasio), enzimas hepáticas y renales, y otros componentes bioquímicos. Estos datos ayudan a los médicos a evaluar la función del hígado, los riñones, el corazón y el sistema endocrino, así como a detectar enfermedades como la diabetes, la enfermedad renal y los trastornos metabólicos.
La Biometría Hemática
La biometría hemática, por otro lado, es un análisis de sangre que se centra en el recuento y la evaluación de los componentes celulares de la sangre. Esta prueba incluye la medición de la cantidad de glóbulos rojos, glóbulos blancos y plaquetas presentes en la sangre, así como el cálculo de los valores relacionados con la forma y el tamaño de estas células sanguíneas.
La biometría hemática es esencial para evaluar la salud de la sangre y detectar trastornos como la anemia, las infecciones, los trastornos de la coagulación y las enfermedades de la médula ósea. También proporciona información sobre el equilibrio entre las células sanguíneas, lo que puede indicar la presencia de problemas médicos subyacentes.
Diferencias Clave
La diferencia principal entre la química sanguínea y la biometría hemática radica en su enfoque y en los aspectos que evalúan. La química sanguínea se centra en la evaluación de los componentes químicos y bioquímicos de la sangre, mientras que la biometría hemática se enfoca en el recuento y la evaluación de las células sanguíneas. Ambos exámenes son fundamentales en la práctica médica, ya que brindan información complementaria sobre la salud de un paciente.
Aplicaciones Clínicas
La química sanguínea se utiliza comúnmente para evaluar afecciones como la diabetes, las enfermedades del hígado y los trastornos del metabolismo. Por otro lado, la biometría hemática es esencial en el diagnóstico de trastornos hematológicos, infecciones y anemias. Ambos análisis son valiosos para los médicos y se utilizan de manera conjunta en muchas evaluaciones médicas exhaustivas.
En resumen, la química sanguínea y la biometría hemática son dos tipos de análisis de sangre cruciales en la práctica médica, pero se enfocan en aspectos diferentes de la salud del paciente. Mientras que la química sanguínea evalúa la composición química de la sangre y la función de varios órganos, la biometría hemática se centra en el recuento y la evaluación de las células sanguíneas. Ambos exámenes son esenciales para un diagnóstico preciso y un tratamiento efectivo de una amplia gama de afecciones médicas. Por lo tanto, la elección de uno u otro depende de los síntomas y las preocupaciones específicas de cada paciente, así como de la recomendación de su médico.


 Síntomas y Momentos Claves
Síntomas y Momentos Claves

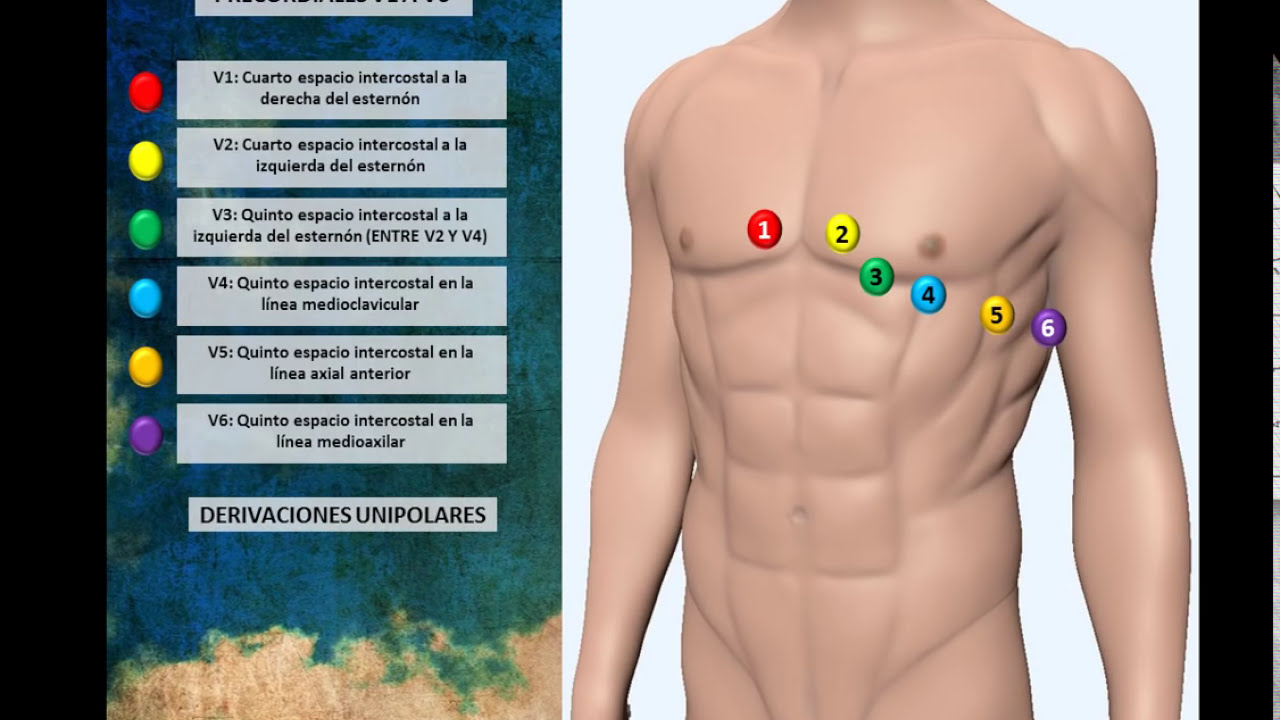 La Esencia del Electrocardiograma (ECG)
La Esencia del Electrocardiograma (ECG).png) La tomografía, una herramienta médica de vanguardia, ha sido fundamental en el diagnóstico y tratamiento de una amplia gama de afecciones. A través de esta técnica, los profesionales de la salud pueden obtener imágenes detalladas de los órganos y tejidos internos, lo que ha llevado a resultados sorprendentes en numerosos casos clínicos. En este artículo, exploraremos algunas historias reales que resaltan la esencialidad de la tomografía en situaciones médicas críticas.
La tomografía, una herramienta médica de vanguardia, ha sido fundamental en el diagnóstico y tratamiento de una amplia gama de afecciones. A través de esta técnica, los profesionales de la salud pueden obtener imágenes detalladas de los órganos y tejidos internos, lo que ha llevado a resultados sorprendentes en numerosos casos clínicos. En este artículo, exploraremos algunas historias reales que resaltan la esencialidad de la tomografía en situaciones médicas críticas. Durante la colposcopia, la paciente se coloca en una posición similar a la de un examen ginecológico de rutina. El colposcopio, que se asemeja a un par de binoculares montados en un soporte, se coloca a una distancia cercana de la abertura vaginal para una visión óptima. Antes de la colposcopia, se aplica una solución especial (generalmente ácido acético) en el cuello uterino para resaltar cualquier área anormal.
Durante la colposcopia, la paciente se coloca en una posición similar a la de un examen ginecológico de rutina. El colposcopio, que se asemeja a un par de binoculares montados en un soporte, se coloca a una distancia cercana de la abertura vaginal para una visión óptima. Antes de la colposcopia, se aplica una solución especial (generalmente ácido acético) en el cuello uterino para resaltar cualquier área anormal.